Descrição
Desenvolvimento embriológico da mama. Anatomia mamária e fisiologia. Anatomia radiológica. Observação de patologia da mama em exames por imagem.
PROPÓSITO
Compreender as diversas estruturas que compõe as mamas e identificar através de exame por imagem a anatomia e patologias.
OBJETIVOS
Módulo 1
Reconhecer as principais estruturas mamárias
Módulo 2
Descrever a fisiologia e as patologias mamárias nos exames por imagem
Introdução
Para a compreensão dos profissionais da área de saúde que trabalham produzindo imagem para o diagnóstico da mama, é importante compreender o desenvolvimento embrionário e, principalmente, as estruturas anatômicas que compõe a mama.
As mamas, em sua fase de desenvolvimento embrionário e ao longo da vida, passam por diversas modificações estruturais devido às ações dos hormônios circulantes. Por este motivo, compreender a fisiologia direciona o profissional a uma análise clínica das imagens com mais precisão, pois algumas patologias têm ação direta dos hormônios.
Uma análise de exame por imagem e seus resultados clínicos apenas serão perfeitos se o profissional tiver habilidade do reconhecimento das estruturas por meio das diversas modalidades e das principais patologias que possam acometer as mamas. Nos casos das patologias, vamos estudar as características de cada uma delas, tanto as benignas quanto as malignas, tendo como base as técnicas de exame por imagem.
MÓDULO 1
Reconhecer as principais estruturas mamárias
Embriologia
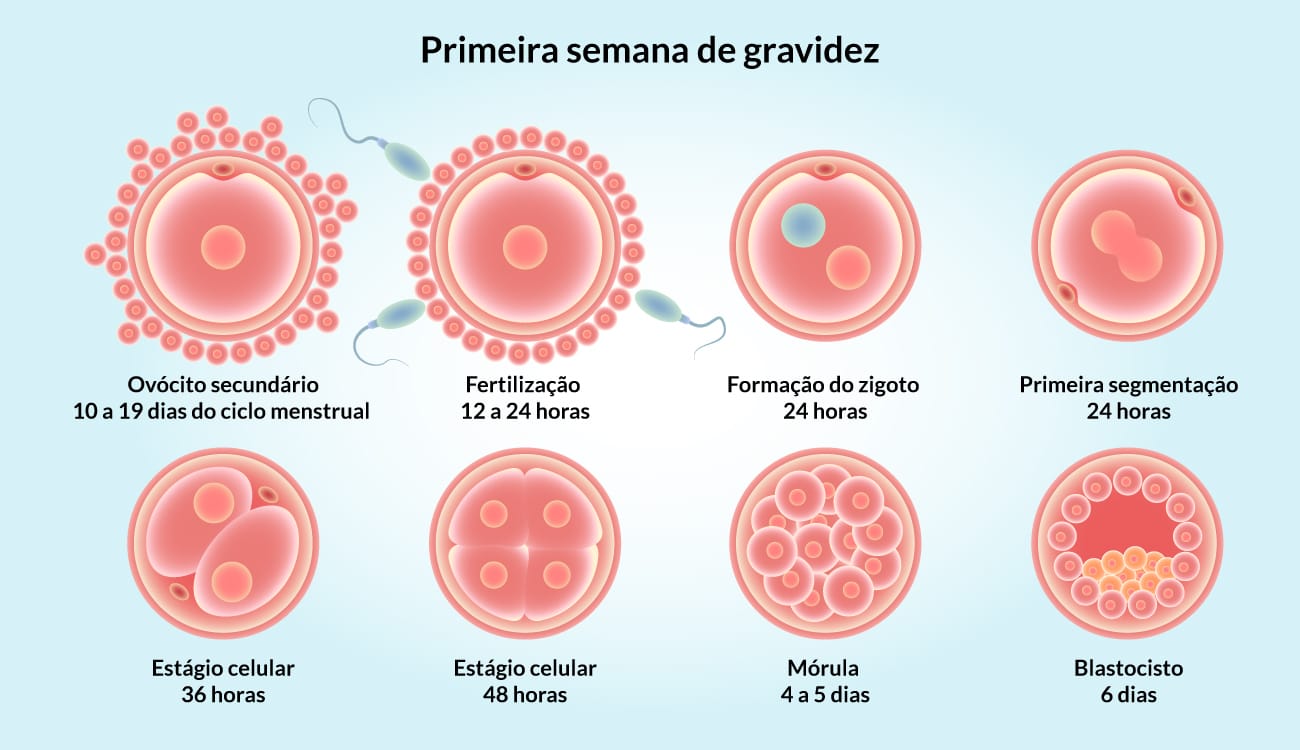
A Embriologia é uma especialidade do ramo da biologia, cuja finalidade é estudar a formação dos órgãos e dos sistemas do corpo humano. Este estudo começa a partir do desenvolvimento embrionário, quando o ovócito de uma mulher é fertilizado por um espermatozoide do homem. A união do ovócito com o espermatozoide gera uma célula chamada zigoto, dando origem a um organismo multicelular que forma o corpo humano e toda sua complexidade.
No período do desenvolvimento embrionário, o zigoto passa por divisões mitóticas, também chamadas de clivagem, e estas células embrionárias são denominadas blastômeros. A formação de 12 a 32 blastômeros dão origem à mórula, caracterizada como um agrupamento celular que ocorre três dias após a fecundação, coincidindo com a entrada no útero pela tuba uterina.
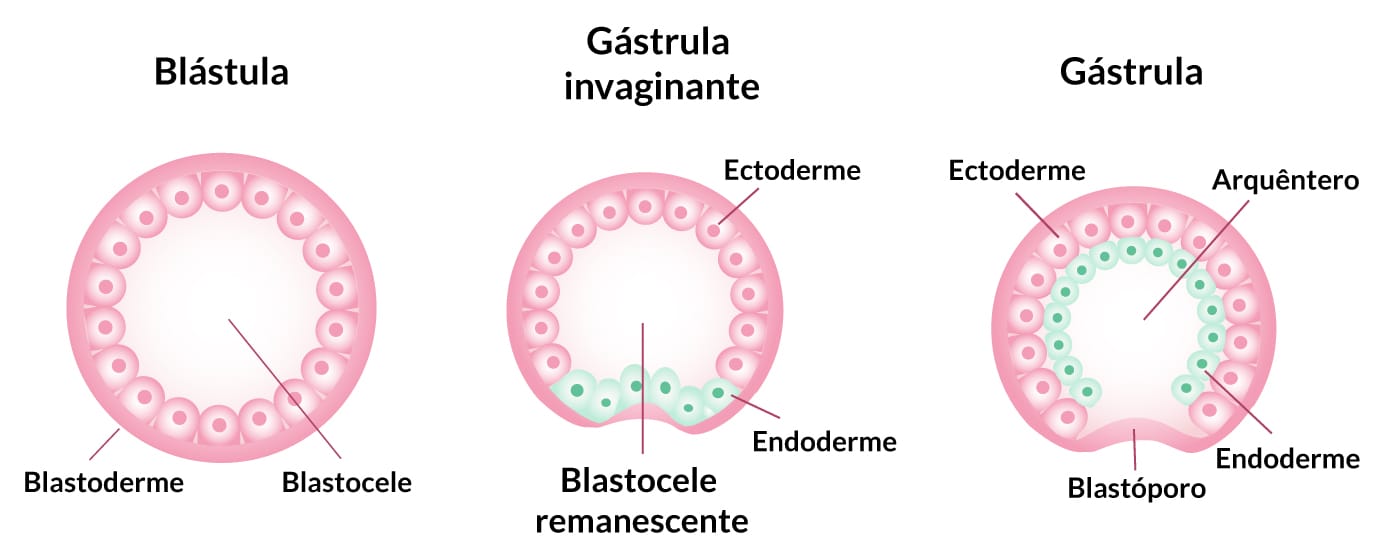
Quando ocorre a entrada da mórula na cavidade blastocística, converte-se a mórula em blastocisto. O blastocisto contém uma massa celular interna, denominada embrioblasto, que se modifica, formando um disco bilaminar composto pelas camadas epiblasto e o hipoblasto. Esse disco embrionário dá origem às camadas germinativas que formam todos os tecidos e órgãos do embrião.
Na fase embrionária, estão presentes os primórdios de todas as principais estruturas que formarão os órgãos. Ocorre a mudança dos discos bilaminares para os discos embrionários trilaminares, chamados de ectoderma, mesoderma e endoderma. Essas camadas germinativas darão início à morfogênese.
O disco embrionário ectoderma dará origem às estruturas da epiderme, do sistema nervoso central e periférico. O endoderma formará o revestimento das vias respiratórias, do sistema gastrointestinal e das glândulas. O mesoderma proverá tecidos conjuntivos, capas dos músculos lisos, vasos, sistema cardiovascular, medula óssea, células sanguíneas, esqueleto, músculos estriados, órgãos reprodutivos e de excreção.
Na fase de desenvolvimento do embrião no disco ectoderme, por volta da sexta semana, surge a crista mamária, formando espessamentos maciços na epiderme, chamados de brotos mamários, que darão origem às glândulas mamárias. Os brotos mamários passam da fase de desenvolvimento primário para uma segunda fase, na qual se desenvolvem os ductos lactíferos, estimulados por hormônios que chegam através da circulação.
Estas estruturas vão se formar juntamente com os tecidos conjuntivos e adiposos nos discos embrionários ectoderma e mesoderma. Ao nascer, a epiderme da glândula mamária se apresenta deprimida e chamamos esta depressão de fosseta mamária. Nos recém-natos, tanto as glândulas, quanto as papilas são pouco desenvolvidas, o que ocorre por meio de ações hormonais.
Anatomia das mamas
As mamas são consideradas anexos da pele, com seus parênquimas formados de glândulas cutâneas modificadas. Possuem relação funcional com o órgão reprodutor e seus hormônios, sendo mais desenvolvidas nas mulheres e menos nos homens.
A morfologia externa das mamas se apresenta geralmente de forma cônica, mas pode variar, dependendo da quantidade de tecido adiposo, seu estado funcional no período da gestação ou lactação e sua idade.
A conformidade das mamas pode variar de acordo com a idade e os períodos de modificação. Na puberdade, inicia-se o desenvolvimento, podendo também ocorrer enrijecimento e aumento discreto de seu volume e, muitas vezes, dor no período pré-menstrual.
Durante a gravidez, as mamas triplicam seu volume em razão da ação de hormônios. Nos casos de sucessivas gestações ou idade, as mamas podem ficar mais pendulares, devido à perda da elasticidade das estruturas de sustentação do estoma.
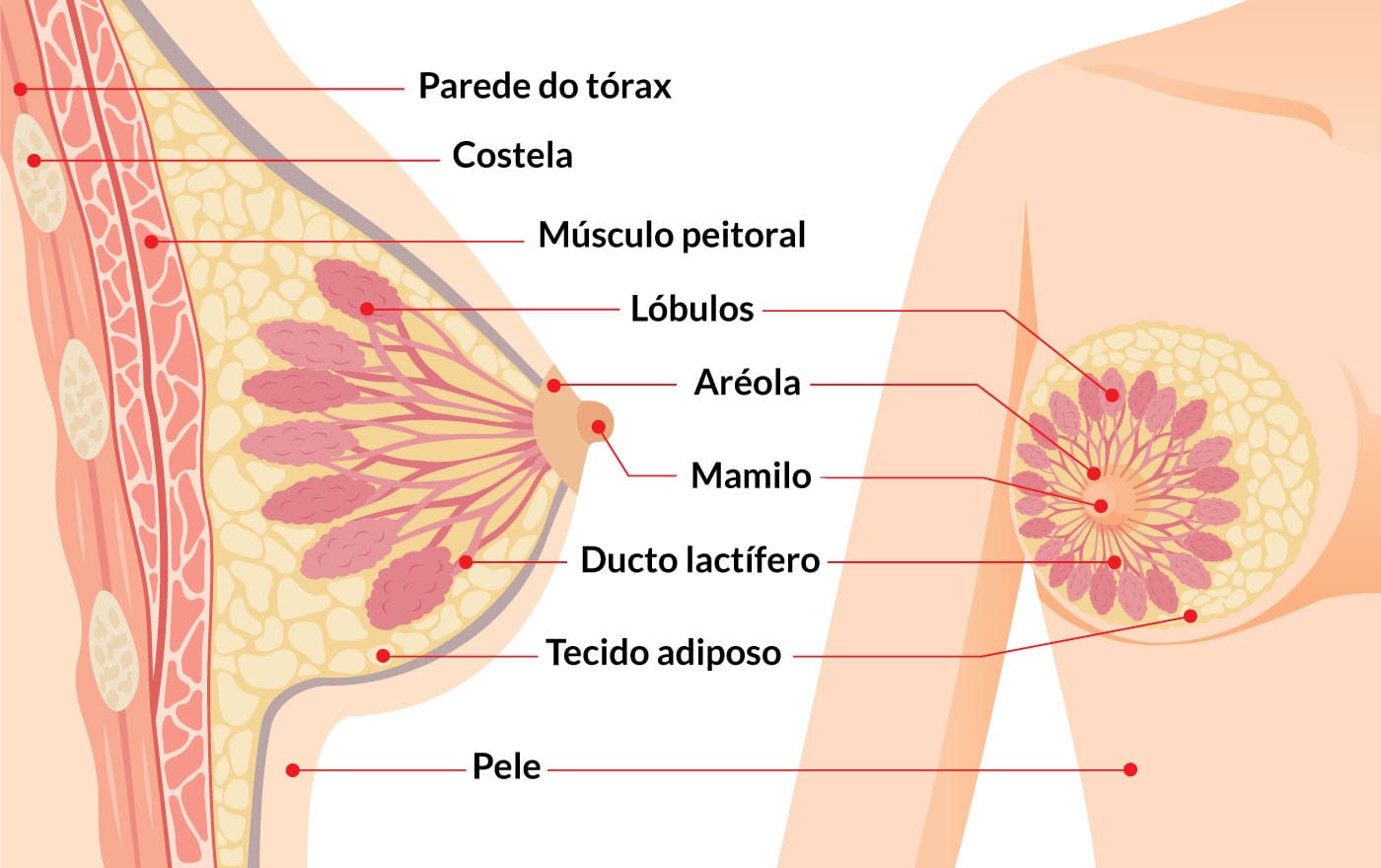
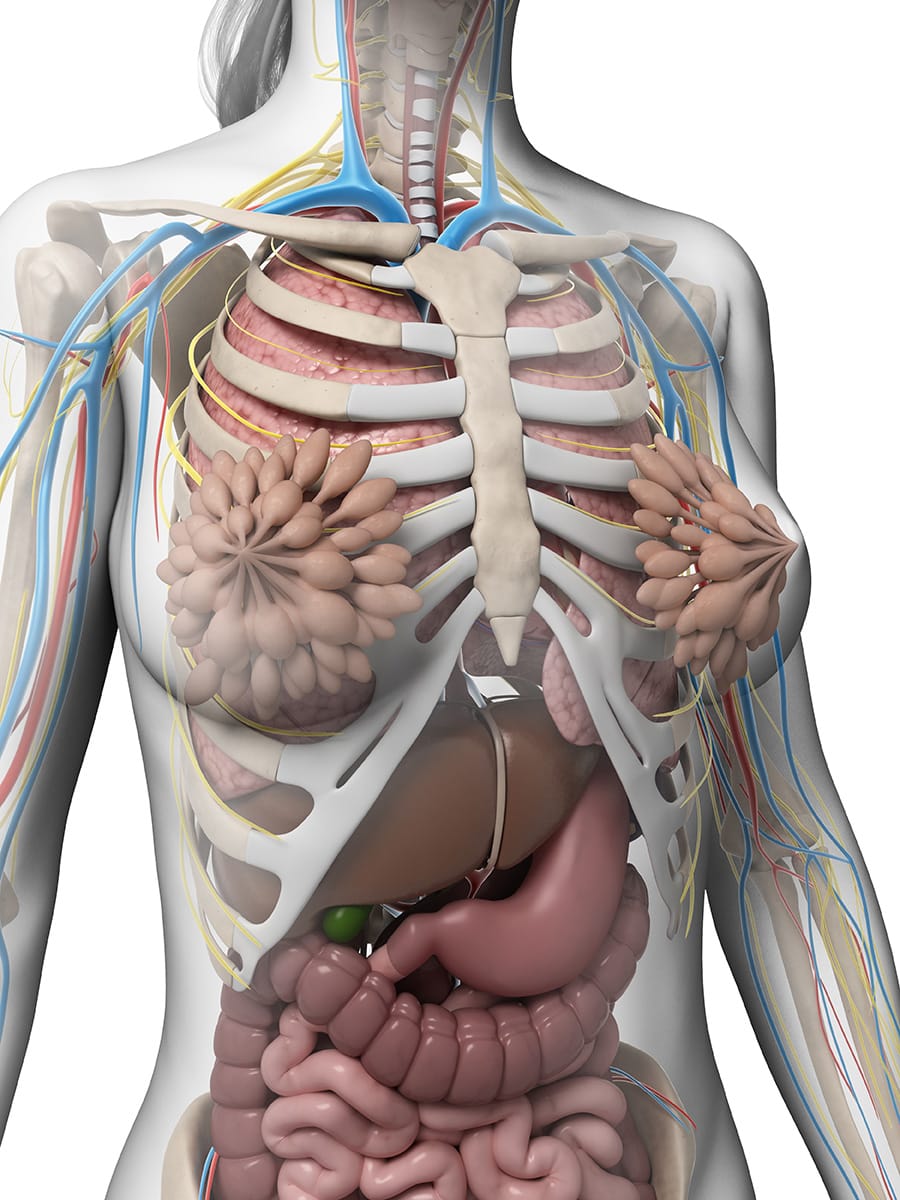
As mamas situam-se mais ventralmente aos músculos peitoral maior, serrátil anterior e oblíquos externos. Localizam-se entre as camadas superficiais e profundas da tela subcutânea, sendo constituídas por parênquima, estroma e pele.
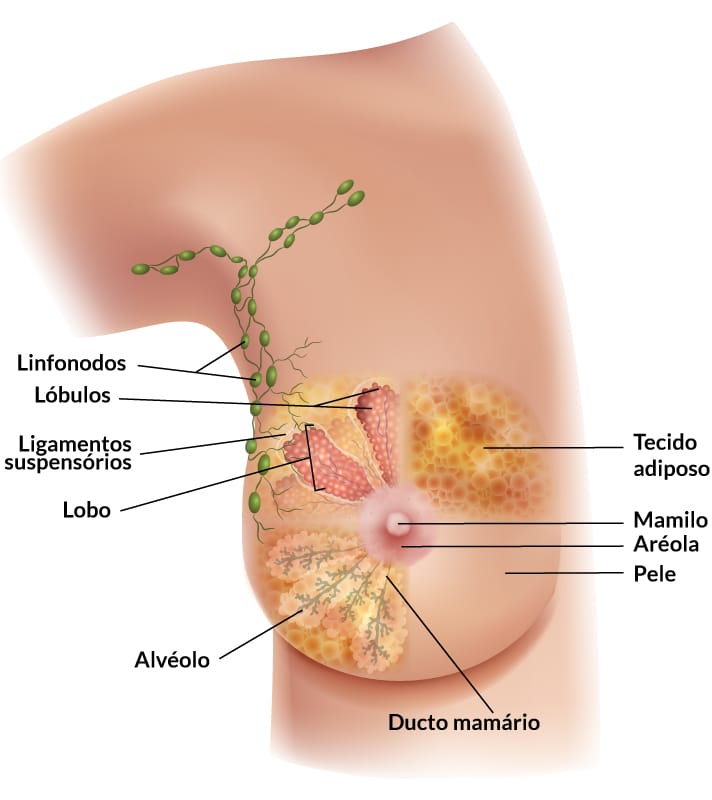
Os parênquimas são constituídos de glândulas mamárias, também chamadas de tecido glandular. É composta por 15 (quinze) a 20 (vinte) lóbulos piramidais, onde a sua base está voltada à parte profunda da mama, ou seja, mais proximal aos músculos da caixa torácica, e seu ápice é direcionado para superfície. O conjunto de lobos é chamado de corpo da mama, tem consistência mais firme que as estruturas vizinhas e o ligamento de Cooper, também chamado de ligamento suspensório, é feito de tecido fibroso e sustenta o parênquima mamário.
O estroma é um tecido conjuntivo vascularizado, responsável pela nutrição e sustentação dos tecidos e glândulas mamárias, envolvendo cada um dos lobos e o corpo mamário. Como a mama possui tecido adiposo predominantemente, a sustentação é feita pelas inúmeras trabéculas de tecido conjuntivo denso. A conformidade mamária e o seu tamanho estão diretamente relacionados com o volume de tecido adiposo do estroma.
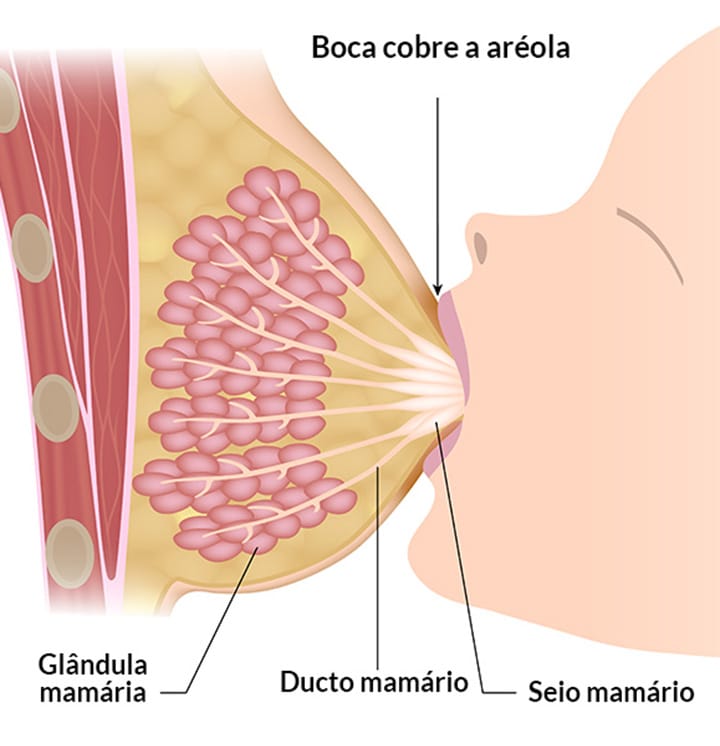
Na região da pele, pode-se notar, por transparência, veias superficiais que, no período de gestação e amamentação, ficam mais evidentes. Mais ventralmente, encontra-se a papila mamária, uma estrutura saliente cilíndrica ou côncava com superfície irregular. Nela, desembocam de 15 (quinze) a 20 (vinte) ductos lactíferos. A papila é composta principalmente de fibras lisas, pode tornar-se rija e ser muito inervada.
Ao redor da papila, é observada uma área de maior pigmentação; no período de gravidez e lactação, fica mais expressiva. Esta região é chamada de aréola mamária e possui tubérculos, onde se encontra grande quantidade de glândulas sudoríparas e sebáceas.
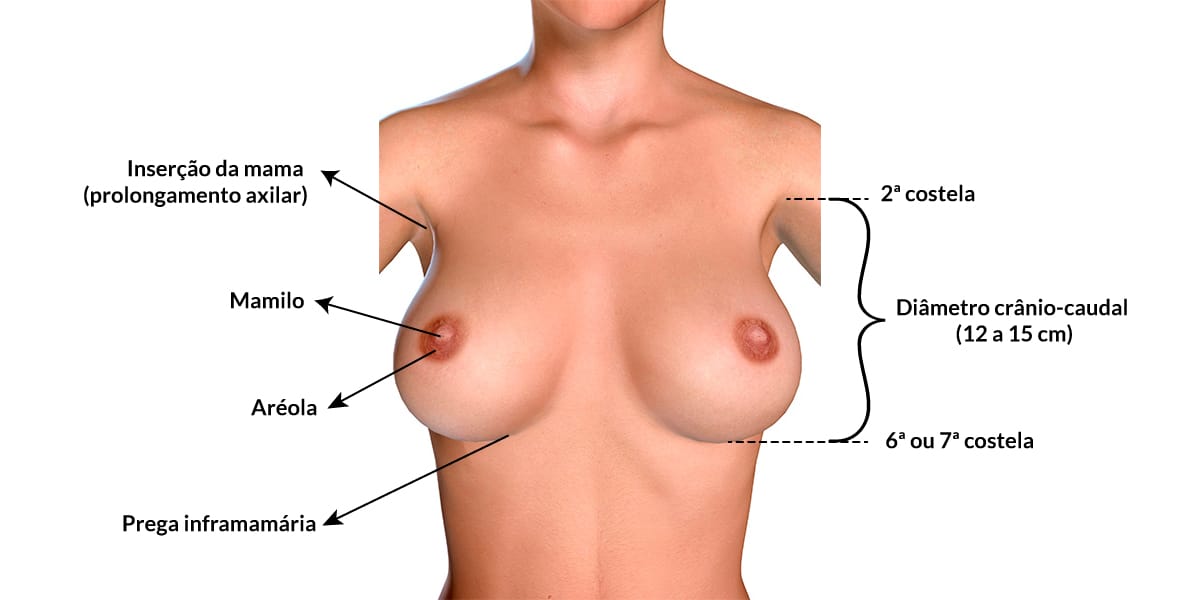
A mama sendo vista de forma superficial apresenta o mamilo, a aréola, a prega inframamária e o prolongamento axilar. A prega inframamária é o ponto de junção da porção inferior com a parede anterior, e o prolongamento axilar é uma faixa de tecido que recobre o músculo peitoral, lateralmente. A mama possui diâmetro mediolateral (largura) maior que seu diâmetro crâniocaudal na maioria das mulheres e, de modo geral, pode ser dimensionada conforme os espaços costais, como observado na figura abaixo.
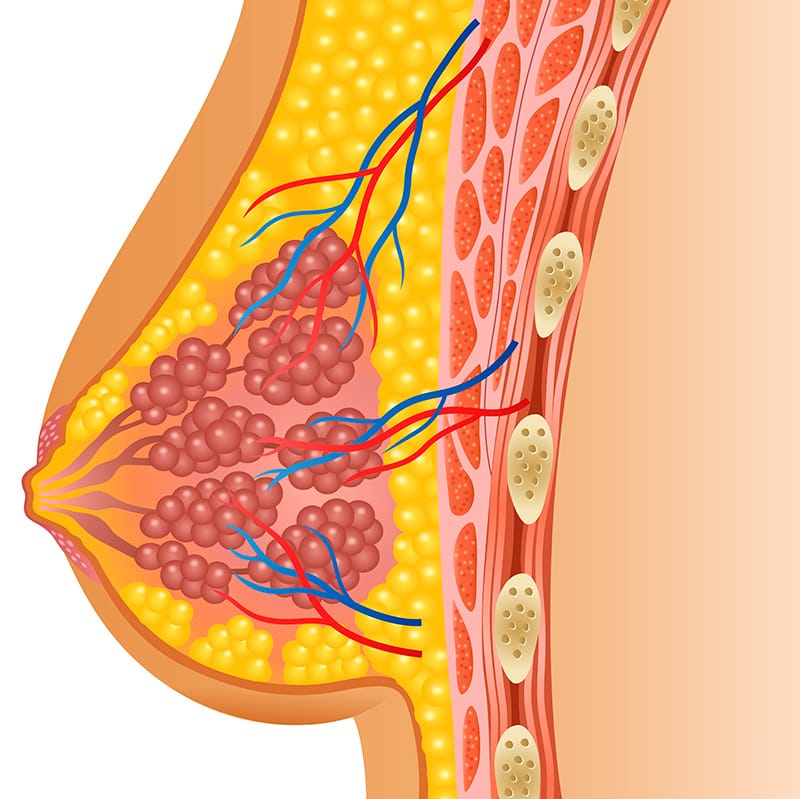
A mama é composta por vários tecidos que necessitam de um sistema circulatório capaz de levar o material nutritivo e o oxigênio às células e drenar o líquido intersticial. Pode-se dividir o sistema circulatório em:
Composto pelos vasos condutores do sangue (artérias, veias e capilares)
Composto pelos vasos condutores de linfa (capilares, vasos linfáticos e tronco linfático) e pelos linfoides, onde teremos os linfonodos
A origem da vascularização arterial da mama começa na região do arco aórtico, no qual teremos a inserção da artéria subclávia direita e esquerda. Na altura da primeira costela, ela vai passar a ser chamada de artéria axilar.
O sangue para vascularizar a mama irá seguir a artéria torácica interna, que é mais medial, dividir-se em direção aos ramos perfurante da artéria torácica interna e, em seguida, aos ramos mamários médios.
Um outro caminho para vascularizar a mama é na saída da artéria axilar mais lateral. Nessa região, há a inserção da artéria torácica lateral, que vai se ramificar em ramos mamários laterais e os ramos perfurantes da segunda, terceira e quarta artérias intercostais.
O retorno venoso segue a mesma sequência, saindo pelos capilares e depois para as veias intercostais médias e laterais, passando pelas veias torácicas para a veia axilar, veia subclávia e, em seguida, a veia cava superior, que encaminha o sangue para o coração, realizando hematose na pequena circulação.
Para garantir a drenagem da linfa (líquidos orgânicos originados do sangue) da mama, essa região é altamente vascularizada pelo sistema linfático. Na região mais ventral, encontramos os linfonodos dos lobos mamários e areolares, chamados de plexo linfático subareolar. O plexo é responsável por 75% da drenagem da linfa dos quadrantes laterais que irão em sentido aos linfonodos peitorais e depois para os linfonodos axilares. Medialmente, há a drenagem pelos linfonodos paraesternais e mediastinais. Na região média da mama, há os linfonodos interpeitorais e, mais inferior circulando a base da mama, os linfonodos frênicos.
O sistema nervoso tem a função de controlar e coordenar as funções dos sistemas orgânicos e receber estímulos que ocorrem na superfície do corpo, além disso, também responde por fenômenos psíquicos altamente elaborados. O sistema é dividido em duas partes: o sistema nervoso central e sistema nervoso periférico, sendo uma divisão topográfica e funcional.
O sistema nervoso central é composto pelo encéfalo e pela medula espinhal, sendo responsável pela recepção de estímulos, de comando e desencadeadora de resposta.
O sistema nervoso periférico é a via de condução do estímulo que sai do sistema nervoso central se ramificando para todo o corpo por meio de fibras e gânglios nervosos, conduzindo os estímulos para o sistema nervoso central ou para levar o estímulo para todos os órgãos efetuarem as ordens da porção central.
A inervação do sistema nervoso periférico que vai para mama sai da porção cervical da medula espinhal, ramificando-se através do plexo cervical e plexo braquial, onde os ramos cutâneos anterior e lateral da mama saem dos segundo e sexto nervos intercostais. A região do mamilo origina-se do quarto nervo intercostal.
Saiba mais
Para o conhecimento da radiologia mamária, é necessário o domínio das estruturas anatômicas, macro e microscópicas, assim como o entendimento fisiológico. O conjunto de conhecimento dessas estruturas e de suas funções vão determinar um exame radiológico mais correto e uma descrição da situação anato-patológica mais precisa.
Fisiologia da lactação
As mamas têm como principal função a produção de leite, existindo, tanto no sexo masculino, quanto no feminino, com a diferença de que:
Nos homens
São rudimentares.
Nas mulheres
Desenvolvem-se na puberdade e atingem a sua maior evolução durante a gravidez e lactação.
O tecido glandular é composto pelas células produtoras de leite (63%). Em sua maior parte, localiza-se a cerca de 3 centímetros da base do mamilo. O tecido adiposo assenta-se abaixo da pele, no interior da glândula mamária e atrás do tecido glandular, à frente do músculo peitoral. Constituídos por células secretoras envoltas por tecidos mioepitelial, os ácinos ou alvéolos mamários estão sistematizados em sete a oito lobos, que se fragmentam em lóbulos separados por septos fibrosos, os quais se estendem à faixa mais profunda da pele. Os ductos excretores têm sua terminação de forma independente no mamilo, sendo envoltos por células mioepiteliais. Esses ductos são sensíveis ao efeito da oxitocina e, na ação desse hormônio no corpo, reagem com movimentos peristálticos, que colaboram na ejeção do leite. O mamilo possui fibras musculares involuntárias, cuja contração provoca a sua ereção.
No período gestacional, a aréola aumenta de tamanho e escurece, porém, após o período de lactação, clareia de volta para sua cor anterior, embora continue mais escura do que a tonalidade original. Observa-se também nas aréolas, pequenas papilas com um ou dois milímetros de diâmetro, formadas por glândulas sebáceas e tecido mamário, constituindo as glândulas de Montgomery, que, no período da gestação e lactação, hipertrofiam-se, gerando secreções oleosas e antissépticas que protegem a aréola e o mamilo.


Os estrogênios produzidos pelo corpo da genitora no período do parto podem ocasionar no recém-nascido uma hipertrofia da glândula mamária. Isso pode ocorrer com meninos e meninas; em alguns casos, observa-se a excreção de leite da mama do bebê. Passado o efeito do estrogênio no corpo do recém-nascido, a mama ficará em repouso e, em alguns casos raros, há uma variação do tamanho normal da mama, o que não deve ser confundido com puberdade precoce. Este caso acontece com meninas abaixo de 2 anos de idade, podendo variar de tamanho e ser uni ou bilateral, desaparecendo até os cinco anos de idade.
Na fase da puberdade, os níveis séricos de estrogênio aumentam induzindo a reprodução celular que desenvolvem túbulos-alveolares nas extremidades dos ductos, aumentando progressivamente o tamanho das mamas, à medida que, simultaneamente, os canais galactóforos subdividem-se e se alongam. Neste início da evolução mamária, uma mama pode se desenvolver antes da outra causando uma diferença de tamanho entre ambas. Isso ocorre devido à variação de quantidade de tecido adiposo.

Atenção
O tamanho da mama não interfere na produção de leite no período da lactação e pequenas mamas podem gerar a mesma quantidade de leite que mamas consideradas grandes. Em repouso funcional, ou seja, fora do período gestacional e de lactação, os ácinos são quase inexistentes nas mamas. Já no período gestacional, há um significativo aumento na formação dos ácinos, ocasionando o aumento da glândula mamária. O tecido conjuntivo ao redor das unidades secretoras é ocupado por plasmócitos, linfócitos e eosinófilos.

Após o parto, ocorre uma queda significativa do estrogênio e a diminuição gradual dos progestagênios, causando a interrupção do efeito inibidor da lactação, que é um efeito realizado pela placenta durante a gestação. O fluxo de leite tem o início de 30 a 40 horas após o parto, com seu pico, por volta de 70 horas. Esta função endócrina não depende da estimulação mamária, ocorrendo pelos hormônios liberados pelo corpo após o parto. A prolactina, hormônio produzido pela adenoipófise, atua junto dos receptores mamários, provocando a fabricação do leite. Presentes no leite estão os lipídios, proteínas e hidratos de carbono.

No intervalo das mamadas, o leite vai preenchendo lentamente o lúmen dos alvéolos, entretanto o leite acondicionado não flui naturalmente, necessitando da ação da oxitocina. Produzida pela neuro-hipófise, a oxitocina é incumbida pela ejeção do leite. A estimulação do mamilo no ato da mamada gera impulsos sensitivos somáticos que são dirigidos ao hipotálamo e induzem a acelerada fabricação da oxitocina, contudo, o escoamento e a diminuição da pressão intra-alveolar colaboram para que o reflexo neuroendócrino provoque nova atividade secretora.
O nível de prolactina aumentará sempre que o bebê mamar. Por conta disso, uma amamentação frequente, mesmo breve, estimula mais a produção de leite do que mamadas prolongadas. A mamada noturna é muito relevante, já que, tanto os níveis basais, quanto os picos de prolactina apresentam valores mais elevados, justificando a importância para a manutenção da amamentação.

No decorrer dos meses do período de lactação, a quantidade de leite produzida será maior, mesmo que os níveis basais e os picos de prolactina estejam mais baixos. Isso ocorre devido à produção de leite depender mais de um controle local, do que da prolactina. A oxitocina funciona de maneira diferente da prolactina, pois o reflexo da oxitocina ou reflexo da ejeção de leite pode ser provocado de modo natural, sem estímulo.
Exemplo
Ouvir o choro do bebê, ou mesmo lembrar a hora da mamada, já é o suficiente para que este reflexo faça com que o leite comece a sair sozinho.
A dificuldade em amamentar pode ocorrer quando a mãe está insegura ou com medo. Esses sentimentos podem ocasionar a inibição da produção do leite por liberação da adrenalina e inibição direta do reflexo de oxitocina. A liberação de adrenalina é um oponente, pois este mecanismo é típico dos mamíferos. Com a adrenalina da fuga, na fêmea, há uma inibição do reflexo de ejeção do leite para proteger a cria. No entanto, a prolactina não é influenciada pelo efeito temporário da adrenalina e, logo que volte à sua tranquilidade, o leite voltará a fluir normalmente. Mulheres com medo e insegurança de não ter leite suficiente podem inibir a oxitocina, dificultando a lactação.
A oxitocina e a prolactina são conduzidas pelo sangue e chegam simultaneamente às duas mamas, mas, em alguns casos, existem mulheres que amamentam somente com uma mama, enquanto a outra permanece inativa. Isso se deve ao mecanismo de retroalimentação e de ação local e independente de cada mama. Antigamente, acreditava-se que o controle local associado à pressão do leite que ficava preso dentro da mama comprimia os vasos sanguíneos, dificultando a passagem de hormônios e nutrientes para a produção do leite. Atualmente, sabemos que o fator inibidor local (FIL) é responsável pelo controle autócrino da glândula mamária. Identificado no leite humano e de outros mamíferos, o FIL é um peptídeo que, durante a amamentação, extrai o inibidor, desencadeando a produção de mais leite. Caso o bebê não mame ou mame pouco, esse inibidor permanece e diminui ou freia a produção de leite.
Saiba mais
A produção de leite adapta-se à necessidade do lactente e, depois de seis meses de amamentação, a eficácia do tecido mamário para gerar leite aumenta, proporcionando a manutenção da sua produção, mesmo que as mamas diminuam de tamanho.
PARTICIPAÇÃO DOS HORMÔNIOS NO DESENVOLVIMENTO MAMÁRIO E LACTAÇÃO
Verificando o aprendizado
ATENÇÃO!
Para desbloquear o próximo módulo, é necessário que você responda corretamente a uma das seguintes questões:
O conteúdo ainda não acabou.
Clique aqui e retorne para saber como desbloquear.
MÓDULO 2
Descrever a fisiologia e as patologias mamárias nos exames por imagem
Anatomia radiológica da mama
Atualmente, temos diversos métodos de imagem da mama, sendo importante o conhecimento do potencial diagnóstico de cada um deles e a linguagem aplicada para análise das estruturas observadas.
Os principais exames para análise da mama são:
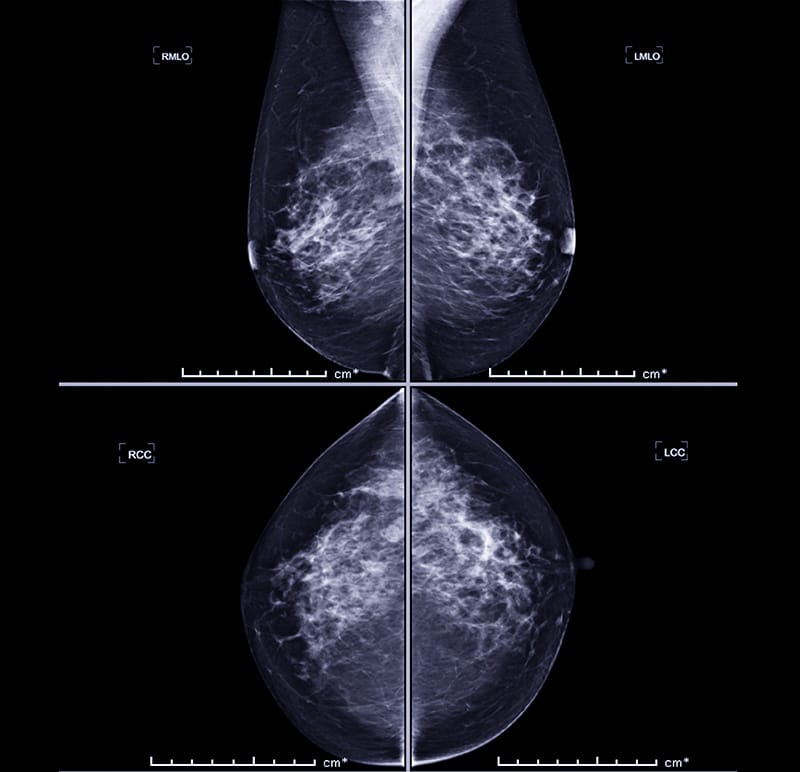
A mamografia é um exame pré-estabelecido como o principal método de rastreamento do câncer de mama. No estudo anatômico das imagens da mama pelo método de mamografia, é importante que o examinador observe as estruturas, tendo como base as densidades ópticas de cada tecido presente, para definir o que está dentro da normalidade ou não. As incidências padrões usadas na rotina dos serviços de mamografia são a craniocaudal e a oblíqua mediolateral, bilateralmente, ou seja, com quatro imagens. O observador dessas incidências subdivide topograficamente a mama, facilitando a descrição das estruturas no laudo.
A ultrassonografia é complementar à mamografia, devido à sua capacidade de distinguir entre um cisto e uma lesão sólida, mas, de modo geral, é recomendada como exame de rastreabilidade em pacientes menores de 25 anos de idade.
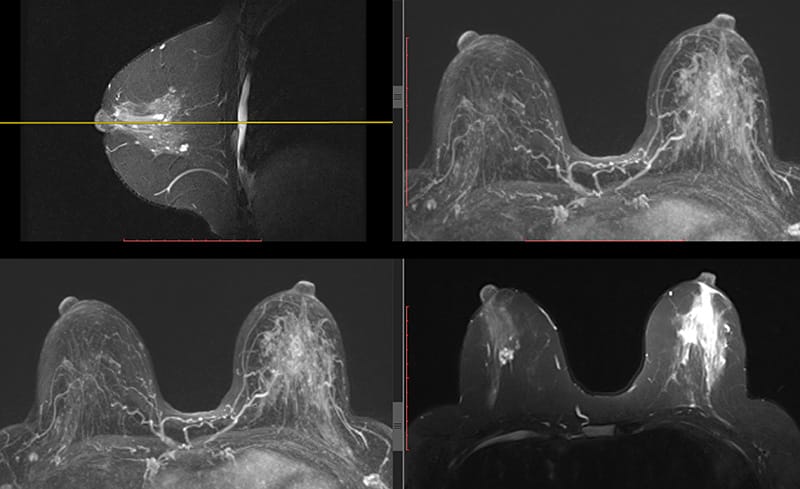
A técnica de ressonância magnética ainda não é aceita pela comunidade médica como método de rastreamento do câncer de mama, devido ao seu alto custo, e não por sua capacidade diagnóstica. A técnica demonstrou de grande sensibilidade para análise das estruturas, até mais que a ultrassonografia e a mamografia. A ressonância da mama possui outra vantagem: não proporciona desconforto para as pacientes, pois não imprime pressão sobre a mama como nos exames de mamografia.
Subdivisão da mama
Para o estudo radiológico, existem dois métodos importantes para subdividir anatomicamente a mama.
Método 1
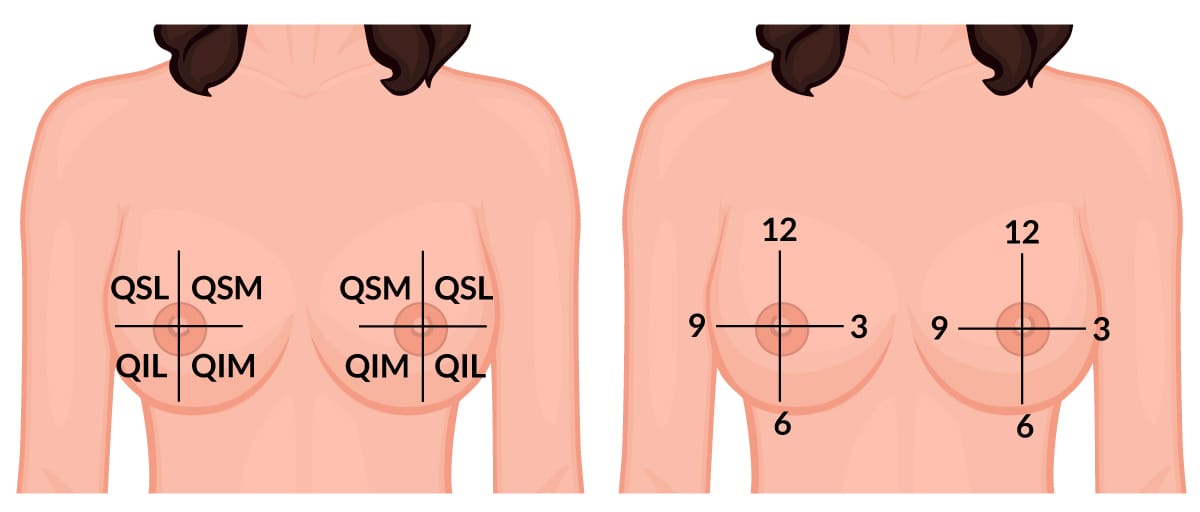
O primeiro é o método de quadrantes, dividindo cada mama em quatro partes iguais: quadrante superior lateral (QSL), quadrante superior medial (QSM), quadrante inferior lateral (QIL) e quadrante inferior medial (QIM).
Método 2
O segundo método é chamado de sistema do mostrador de relógio. Seu objetivo é semelhante ao do método dos quadrantes, diferenciando-se apenas nas particularidades de divisão: cada mama é subdividida como um relógio, tendo o mamilo como o ponto central e a linha superior central representada pelas 12 h, a inferior 6 h. Nas laterais, a linha central horizontal vai seguir o seguinte critério: na mama direita, a porção mais lateral é 9 h e a medial é 3 h; na mama esquerda, a porção mais lateral é 3 h e a medial é 9 h.
Com as separações dos quadrantes ou das representações das horas, é possível avaliar de maneira precisa o local de uma estrutura anatômica ou patológica. A figura abaixo representa esses dois métodos:
Tecidos mamários
Na análise da mama, uma das maiores dificuldades está na presença de vários tecidos, cujo contraste é muito baixo. Esses tecidos são divididos em três tipos: glandular, fibroso e conjuntivo, os quais se apresentam com densidades semelhantes e mais claros. O tecido adiposo de menor densidade se apresenta mais escuro na imagem radiográfica. No exame de mamografia, as diferenças de densidades fornecem a base da imagem e as mamas podem possuir características diferentes conforme as características teciduais e suas variações. As mamas podem ser divididas em três grupos, dependendo da quantidade relativa de tecidos, sendo classificadas como:
Mamas fibroglandulares
São mais densas, possuem pequena quantidade relativa de tecido gorduroso e são encontradas em mulheres jovens com até 30 anos, mulheres grávidas e no período de lactação.
Mamas fibrogordurosas
Ao longo da vida, a mulher modifica os tecidos mamários, transformando os tecidos fibroglandulares em fibrogordurosos na mesma proporção. Isso diminui a densidade da mama. Essa condição é encontrada em mulheres na faixa etária de 30 a 50 anos.
Mamas gordurosas
Condição de alteração em que a maioria dos tecidos glandulares mamários se atrofiam, sendo convertido em tecido adiposo. Isso diminui relativamente a densidade da mama, sendo uma característica de mulheres acima de 50 anos e na menopausa.
De modo geral, nas imagens radiográficas das mamas que não apresentam patologias expressivas, observa-se uma grande área de estrutura homogeneamente densa que representa os tecidos glandulares, sendo interrompidas por áreas radiotransparentes curvas ou arredondadas de gordura, com os ligamentos de Cooper radiopacos, morfologicamente lineares e curvos, com os sistemas de ductos não visualizados, exceto quando perto do mamilo.
Pontos de referência anatômica
Alguns pontos anatômicos são importantes para serem destacados, como as chamadas cristas de Duret. Elas têm a função de fixar os lobos mamários superficiais à camada da fáscia, conectando os lobos anteriores à camada profunda através do ligamento de Cooper.
No espaço da gordura retroglandular, temos a bolsa Chassaignac, ou bolsa retromamária, situada entre a fáscia peitoral posterior e a camada profunda da fáscia superficial anterior. Ela auxilia na mobilidade da mama com a parede torácica, sendo rica em tecido conjuntivo frouxo. Sua característica lucente deve ser observada em todas as incidências.
FORMAÇÃO DAS IMAGENS EM ULTRASSONOGRAFIA E A TERMINOLOGIA UTILIZADA NO MÉTODO
Ultrassonografia
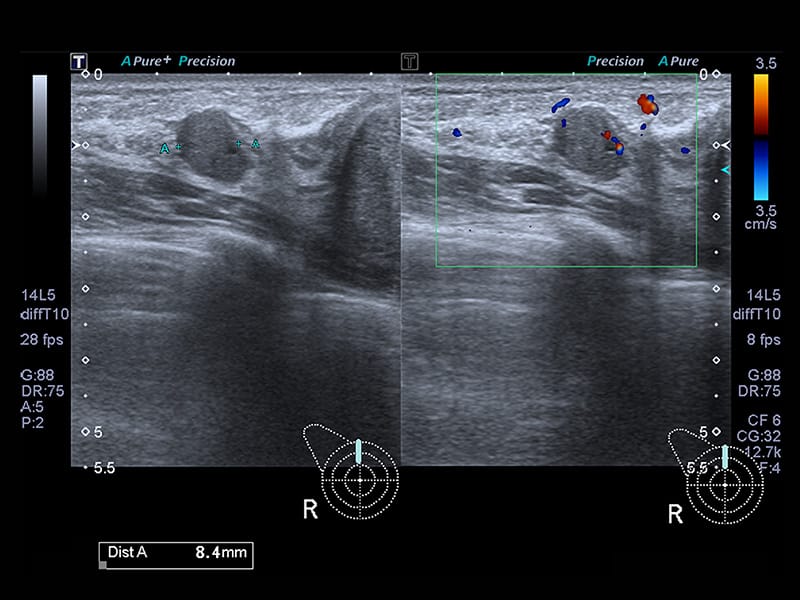
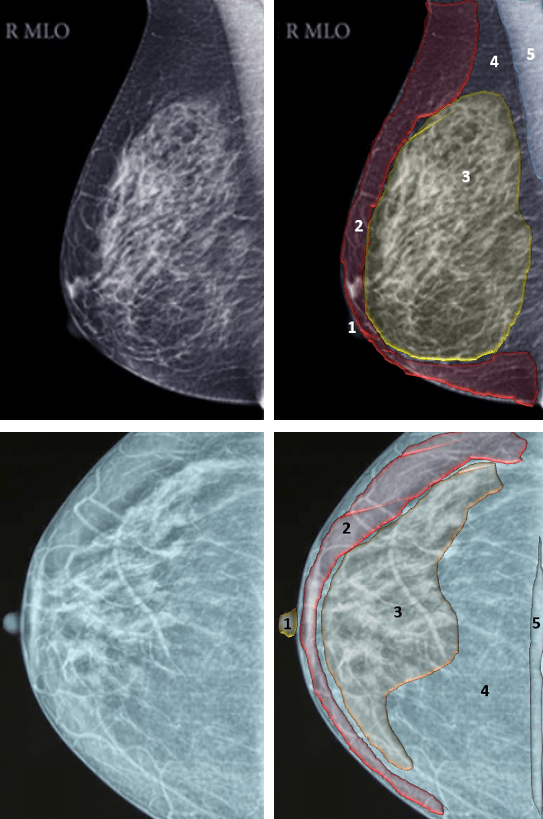
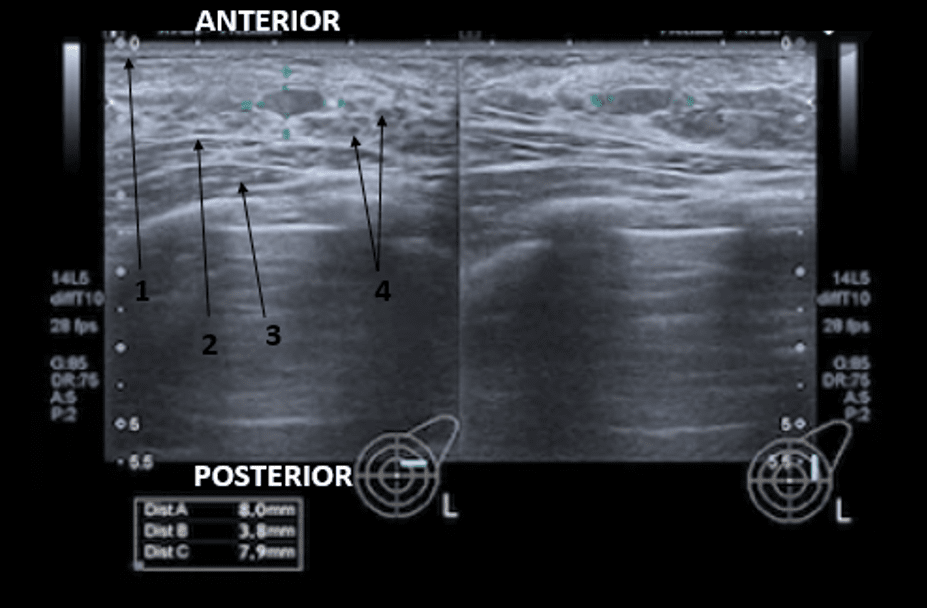
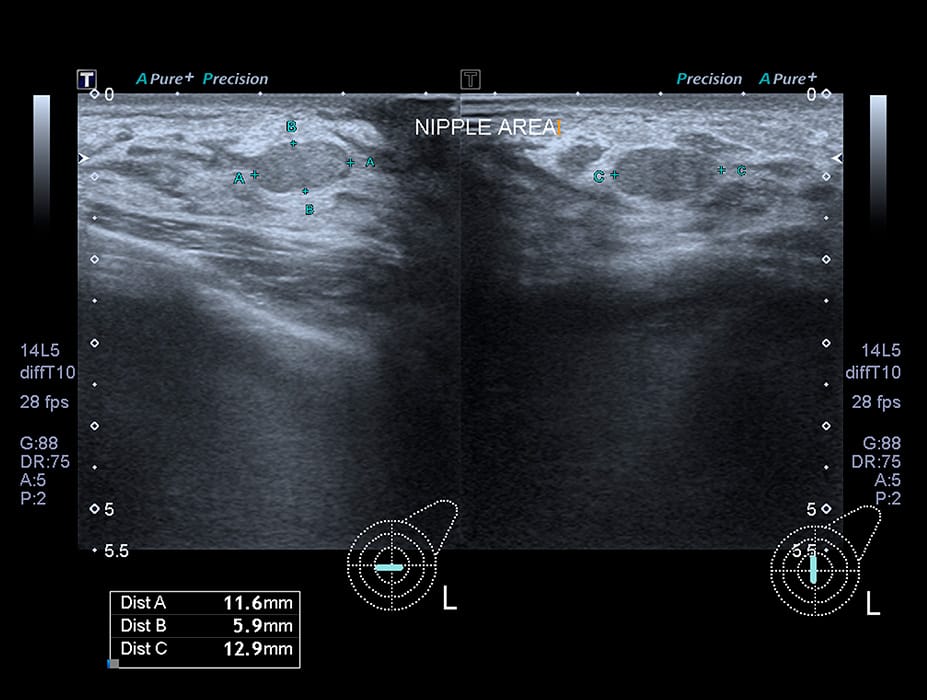
O exame de ultrassonografia da mama necessita de maior experiência por parte do observador, devido à aproximação visual das estruturas e possível impedância acústica em regiões que possuem maior ecogenicidade. Ao analisar um exame de mama dentro da normalidade, observa-se as gorduras de forma hipoecoica e os tecidos glandulares variavelmente hiperecoicos. Os ductos serão demostrados de forma tubular hipoecoicas regulares intercaladas. Já os ligamentos de Cooper aparecerão de forma linear hiperecoicas. Essa ecogenicidade pode causar artefato na imagem por sombra acústica, assim como os mamilos, que também possuem a mesma ecogenicidade, podendo também criar, em alguns casos, uma pseudomassa. Veja na figura abaixo a representação da anatomia da mama em um exame de ultrassonografia.
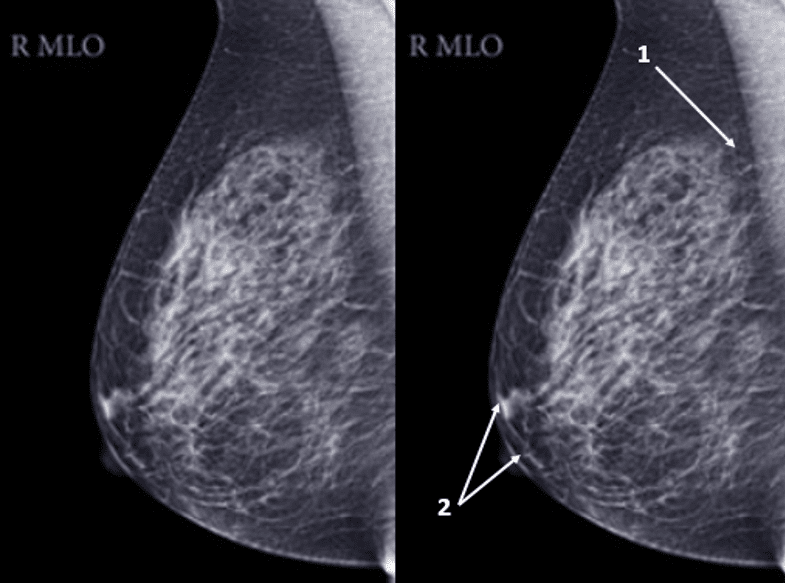
Na figura abaixo, mostra-se uma imagem do mamilo em um exame de ultrassonografia.
Todo profissional que trabalha em setores de imagem deve conhecer as estruturas anatômicas da mama. Isso é importante, porque os exames de imagem possuem uma visão diferente das estruturas, devido às suas densidades e ecogenicidades variadas.
Doenças mamárias
As doenças mamárias são divididas em benignas e malignas, sendo o exame de mamografia e outras técnicas de imagem ferramentas essenciais de apoio diagnóstico. Vamos conhecer a classificação das principais doenças e como são divididas em patologias malignas e patologias benignas?
Doenças benignas da mama
Alterações funcionais da mama
As alterações funcionais da mama estão associadas às ações dos hormônios, especialmente, do estrogênio, da progesterona e da prolactina, os quais têm ação direta no epitélio, causando proliferações ou involução por toda a vida no estroma da mama. No período menstrual, é normal as mulheres queixarem-se de dor e sensibilidade na mama. Esse é um fator não patológico, mas uma resposta da flutuação dos hormônios, não classificado como doença real.
Cisto
Os cistos são formações anormais não cancerígenas, com conteúdo interno preenchido de líquido, ou substância semissólida, que pode causar dor e ser palpável. Esses cistos são achados mamográficos e ultrassonográficos comuns, podendo ser classificados conforme o seu tipo:
Cisto mamário simples
Em ultrassom, apresenta-se como uma lesão anecoica (escura), bem definida com as paredes imperceptíveis, formando um artefato em reforço acústico posterior devido à sua ecogenicidade.
Cisto mamário complicado
No exame de ultrassom, é observado ecos em seu interior e estruturas anecoicas, formando uma imagem heterogênea.
Cisto mamário complexo
Possui característica de massa sólida intracística e paredes aparentemente espessas.
Alterações fibrocísticas
Não podem ser classificadas como doença, e sim como um distúrbio comum que provoca dor, tendo como característica uma mistura de cisto e nódulo benigno, simultaneamente. Muitas vezes, possuem tamanho variável e aspecto endurecido nas áreas de adensamento.
Doenças inflamatórias e infecciosas
As doenças inflamatórias e infecciosas são duas:
Mastite
É uma inflamação aguda das glândulas mamárias, podendo ocorrer no período após o parto e fases da amamentação. Essa inflamação pode evoluir para um quadro infeccioso grave. As características clínicas se dão pela hiperemia (vermelhidão) nas mamas, inchaço, sensibilidade e um aquecimento fora da normalidade. Diante dessas condições, é indicada a ultrassonografia, e sua imagem pode revelar um espessamento da pele com áreas de ecogenicidade do parênquima, aumento da vascularização do Doppler colorido e linfoadenomegalia axilar (aumento dos linfonodos na região axilar).
Abscesso
É uma massa inflamatória causada predominantemente por Staphylococcus, Staphylococcus epidermidis e Proteus mirabilis, que forma um material denso e purulento, podendo ser causado por uma mastite ou não. Neste caso, a ultrassonografia é o exame mais indicado. Tem como característica o aspecto hipoecoico multiloculado, sem vascularização colateral, borda vascular ecogênica e aprimoramento acústico devido ao conteúdo de fluido.
Alterações neoplásicas
As alterações neoplásicas são condições de proliferação das células de forma desordenada pela perda da diferenciação de receptores celulares que controlam o estímulo de crescimento e conseguem evitar a apoptose. Essas células possuem características genéticas iguais às encontradas na mama sadia.
São exemplos de neoplasias benignas da mama:
Fibroadenoma
É classificado como tumor benigno (não cancerígeno), devido à proliferação de elementos estromais e glandulares. O fibroadenoma tem característica de um nódulo firme, com formas bem definidas e móvel. Esse é um tumor muito comum em mulheres mais jovens.
Fibroadenolipoma
É caracterizado pela proliferação benigna com conteúdo glandular fibroso e adiposo. Esse tipo de tumor é encapsulado por fina camada conectiva e tem consistência macia.
Adenose
É uma patologia benigna proliferativa, com o aumento de volume dos lóbulos mamários causado pelo aumento desordenado do número de ácinos.
Doenças malignas da mama
Nos casos das doenças malignas das mamas, são observadas proliferações celulares em que o processo genético é errôneo, com formação de aglomerado de células atípicas. As identificações radiológicas de malignidade podem ser separadas em sinais primários e secundários.
Sinais radiológicos primários de câncer de mama:
Nódulos
Nas imagens radiológicas, 39% dos achados de nódulos não palpáveis representam câncer de mama. A suspeita de malignidade pode ser confirmada de acordo com as características morfológicas apresentadas, que podem ser referentes ao seu tamanho e contorno (forma irregular ou espiculada). Os limites dos nódulos também podem indicar malignidade se ele estiver mal definido; sua densidade elevada pode ser um indicativo.
Microcalcificações
É comum o aparecimento de microcalcificações nas mamas em mulheres de idade mais elevada. Essa é uma condição natural, mas todo aparecimento de microcalcificação deve ser investigado de maneira mais efetiva, pois, em 42% dos casos de câncer em lesões palpáveis, encontram-se calcificações. Por conta disso, são analisados radiologicamente conforme seu tamanho, número, forma, densidade e distribuição.
|
A análise do tamanho indica que as microcalcificações, de modo geral, possuem tamanho igual ou menor que 0,5 mm, sugerindo malignidade nas menores partículas e benignidade nas maiores. Em relação ao número de microcalcificações, é quantificado por volume cúbico, ou seja, quanto maior for a porção, maior será a probabilidade de malignidade. |
|
As formas das microcalcificações podem indicar a suspeita de malignidade, podendo possuir morfologia puntiformes, lineares e ramificadas. Um recurso utilizado é a classificação da morfologia de Michèle Le Gal, que analisa os critérios morfológicos para definir sua malignidade. |
|
No caso das densidades, as microcalcificações apresentam-se densas e com variações entre elas: quanto mais densa, maior a probabilidade de malignidade. Nos casos em que a suspeita de malignidade é maior, a distribuição das microcalcificações pode ser um indicativo, pois, em geral, apresentam-se unilaterais e agrupadas em um pequeno setor mamário ou nos trajetos ductais. |
Abaixo, segue uma tabela que simplifica a análise diagnóstica feita pela morfologia das microcalcificações e sua porcentagem de malignidade.
| Tipo | Microcalcificações – morfologia | % de malignidade |
|---|---|---|
|
Tipo I |
Anulares, redondas, discoides, com centro lucente |
Todas são benignas |
|
Tipo II |
Redondas, isodensas, uniformes |
22% são malignas |
|
Tipo III |
Puntiformes, tipo “poeira”, difícil identificação |
40% são malignas |
|
Tipo IV |
Irregulares, poliédricas, tipo “grão de sal” |
66% são malignas |
|
Tipo V |
Vermiculares, ramificadas, em forma de letras |
Todas são malignas |
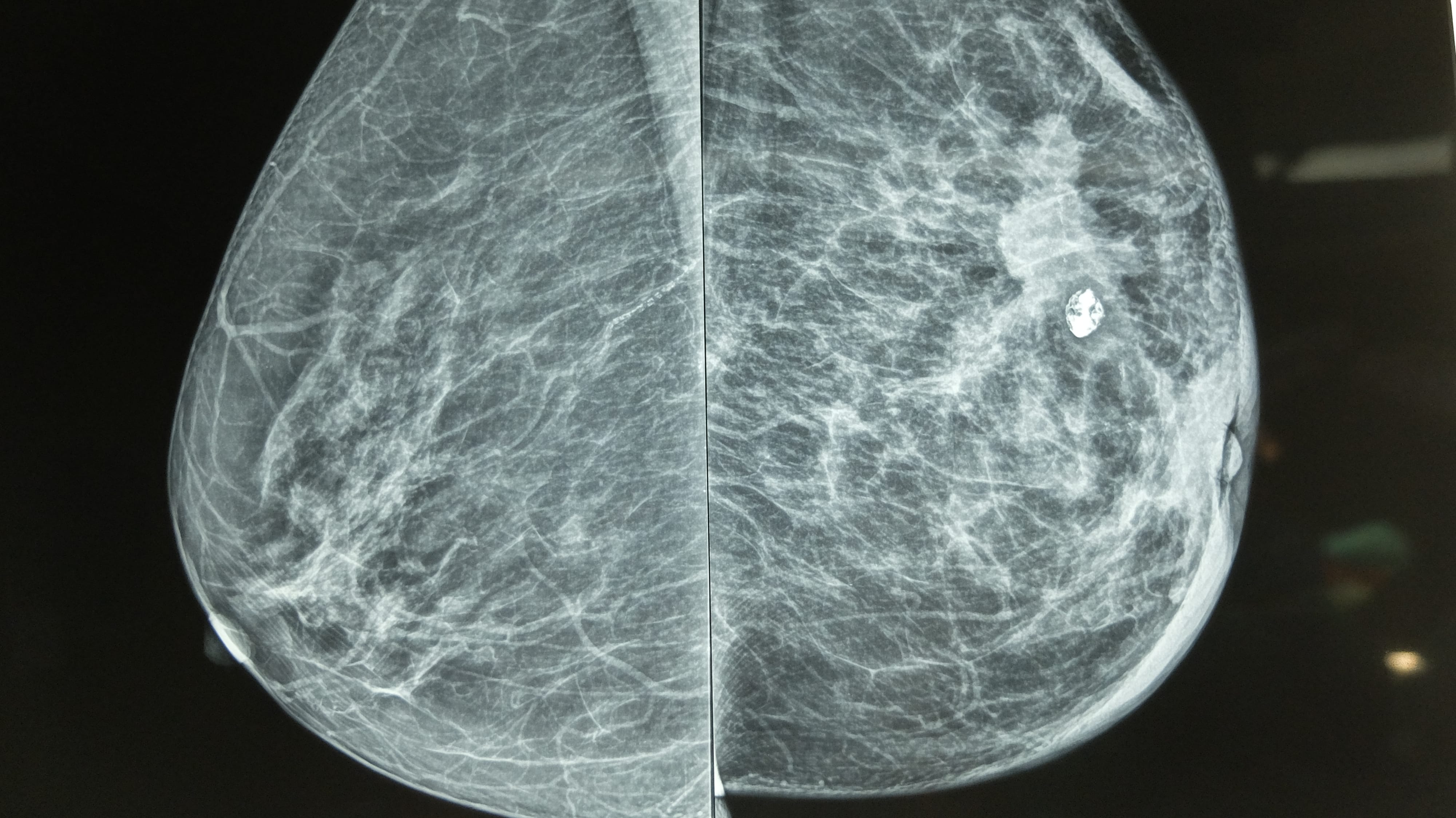
Na imagem, vemos uma mamografia na projeção mediolateral oblíqua, apresentando um volume de tecido mamário entre os lados e calcificação unilateral.
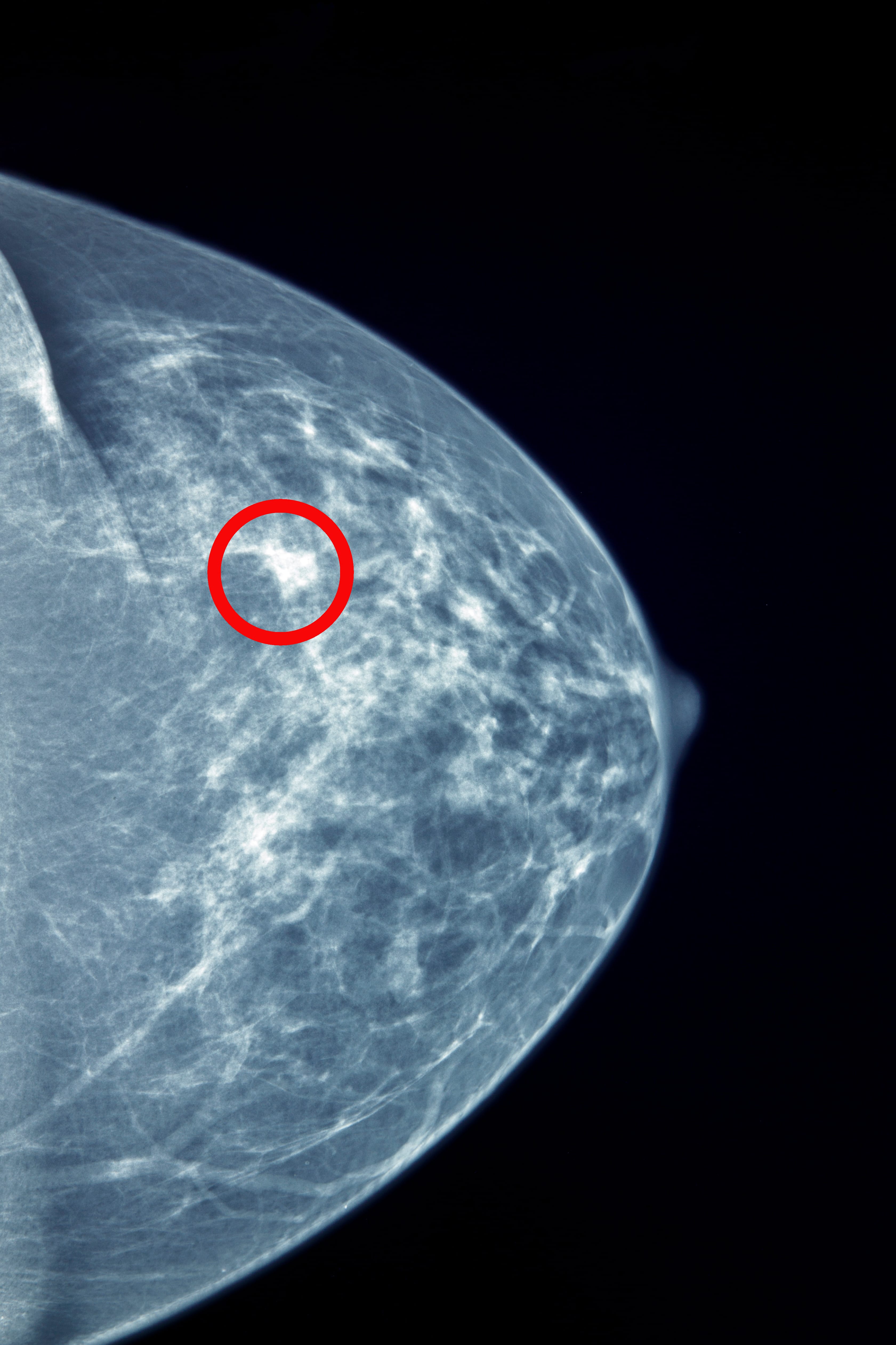
Veja agora a hiperdensidade em área concentrada com morfologia irregular, sugestiva a câncer de mama.
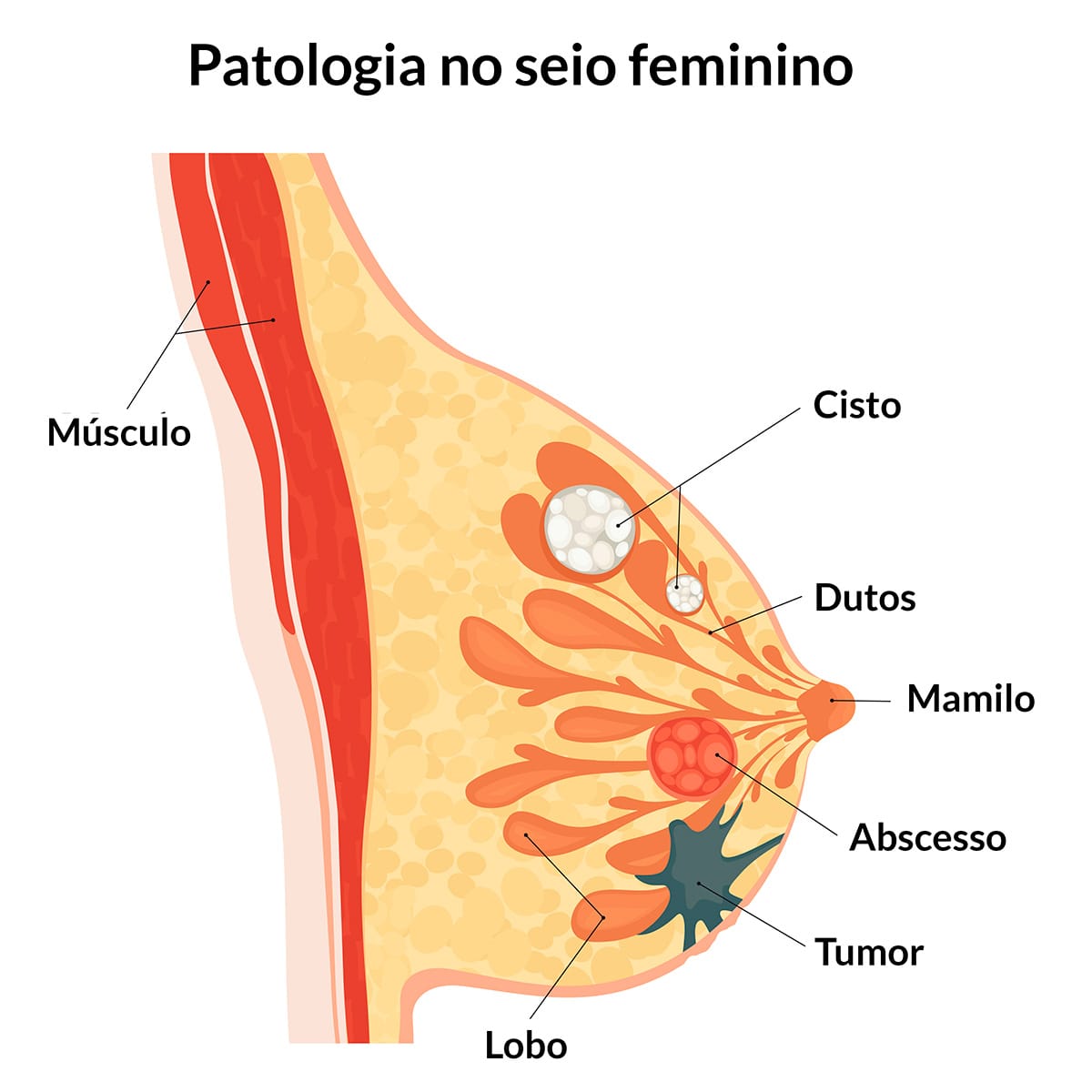
A ilustração apresenta as diferenças entre estruturas patológicas na mama.
Ambas patologias possuem aspectos densos, isolados e unilaterais. As densidades assimétricas são lesões não palpáveis e, quando aparentes, existe 3% de malignidade, enquanto as densidades neoplásicas têm uma proporção de 6%. O recomendável é avaliar o histórico de imagens e sua possível evolução nas mamografias seguintes para um acompanhamento do desenvolvimento das lesões.
Sinais radiológicos secundários de câncer de mama são:
Os sinais secundários de câncer de mama podem ser avaliados devido à sua ação efetiva no parênquima e nos tecidos adjacentes em forma tumor, sendo divididos em:
Distorção da arquitetura
Nos exames de mamografia, são observadas uma desordem expansiva de uma pequena área de tecido mamário, com aparência espiculada, sendo uma lesão não palpável que corresponde a cerca de 9% de neoplasia maligna.
Dilatação ductal isolada
Representado por dilatação de um único ducto mamário de característica de tecido fibrótico e inflamação periductal, sendo por sua maioria uma condição benigna, mas de relevante anotação devido a 1% dessa alteração apresentar malignidade. Essa lesão não é palpável e a suspeita aumenta quando, clinicamente, observa-se descarga tipo “água de rocha” e sanguinolenta.
Verificando o aprendizado
ATENÇÃO!
Para desbloquear o próximo módulo, é necessário que você responda corretamente a uma das seguintes questões:
O conteúdo ainda não acabou.
Clique aqui e retorne para saber como desbloquear.
Conclusão
Considerações Finais
Mulheres que apresentam qualquer alteração nas mamas apresentam emocional sensível, principalmente pelo alto índice de câncer de mama, seu grau de mortalidade e todo processo de tratamento. Por conta disso, os profissionais que trabalham nesta área precisam de um preparo emocional e uma alta capacidade técnica que permita avaliar de maneira precisa cada caso.
Os achados das patologias que acometem a mama ocorrem por histórico clínico, exame físicos, exames por imagem e achados anatomopatológicos. Por esse motivo, é importante que os profissionais da área de imagem estejam em constante atualização, a fim de direcionar o paciente à melhor técnica existente e avaliar as imagens com precisão.
Podcast
CONQUISTAS
Você atingiu os seguintes objetivos:
Reconheceu as principais estruturas mamárias
Descreveu a fisiologia e as patologias mamárias nos exames por imagem