Descrição
A importância dos exames radiológicos contrastados para o diagnóstico avançado na Radiologia médica e sua correlação com as incidências radiológicas em achados patológicos com o uso dos meios de contraste.
PROPÓSITO
Compreender os termos e as técnicas utilizadas nas principais incidências radiológicas contrastadas, principalmente dos sistemas digestório e urinário, além de obter conhecimentos gerais sobre a importância do uso dos agentes de contraste artificiais para demonstrar a fisiologia dos sistemas estudados e as possíveis patologias associadas.
Preparação
Antes de iniciar este conteúdo, tenha acesso a um Atlas de Anatomia Radiológica para a boa compreensão de todos os termos e melhor orientação de delineamento do programa.
OBJETIVOS
Módulo 1
Descrever os aspectos gerais do uso dos meios de contraste nos exames radiológicos
Módulo 2
Identificar as incidências radiológicas com contraste do sistema digestório
Módulo 3
Identificar as incidências radiológicas com contraste do sistema urinário
Introdução
O uso dos agentes de contraste na Radiologia é de extrema relevância para os exames radiológicos, principalmente o sulfato de bário (nos exames digestórios) e o iodo (nos exames urinários), pois demonstram o conteúdo dos órgãos envolvidos no exame, a partir dos seus posicionamentos, técnicas radiológicas e demais especificidades diagnósticas. As incidências radiológicas contrastadas do sistema digestório esclarecem efetivamente as imagens do tubo digestório, que, por causa da utilização de exames radiológicos convencionais (sem contraste), ficam sem a compreensão necessária, no que diz respeito ao volume dos órgãos, ao delineamento das estruturas e à sua fisiologia digestiva básica.
O estudo das incidências radiológicas contrastadas do sistema urinário visa desvendar processos patológicos nos rins, nos ureteres, na bexiga e na uretra. A compreensão vai além do conhecimento teórico, pois vislumbraremos a prática das incidências radiológicas contrastadas durante nosso estudo por meio de recursos digitais e visuais.
Veremos que as correlações entre a fisiologia humana, a anatomia sistêmica e suas bases, a anatomia radiológica e os estudos patológicos gerais e específicos, mais precisamente os assuntos ligados à patologia, são essenciais para o entendimento global dos sistemas digestório e urinário.
MÓDULO 1
Descrever os aspectos gerais do uso dos meios de contraste nos exames radiológicos
Uso dos meios de contraste na Radiologia
Neste primeiro momento, apresentamos a você uma breve contextualização do estudo dos meios de contraste ao longo do tempo, relacionando-o aos principais agentes envolvidos no processo.
1897
A primeira análise de um estudo “contrastado” foi realizada em 1897, pelo cirurgião francês Théodore Tuffier, em que foi inserido um estilete de metal em um cateter ureteral deixando-o opaco e “desenhando” o curso do ureter. Esse evento foi o precedente do uso dos meios de contraste nos exames radiológicos.
1904
Já em 1904, Bernhard Klose antecipou a pielografia retrógrada ao afirmar que uma suspensão de subnitrato de bismuto injetada após a passagem do cateter poderia servir para preencher a pelve renal, visibilizando-a. Na época, os cateteres ureterais não eram opacos ou opacificados, mas o urologista britânico Hurry Fenwick foi capaz de fabricar os cateteres radiopacos utilizando em suas paredes o óxido de ferro. Assim, no início do século XX, foram feitos vários experimentos e usos de elementos contrastantes artificiais para estudo de órgãos internos do corpo humano.
Segundo a Sociedade Paulista de Radiologia e Diagnósticos por Imagem (2020), logo após a Primeira Guerra Mundial, um grupo de Frankfurt trabalhava no desenvolvimento de substâncias antimicrobianas à base de arsênico incorporado em anéis piridínicos.
Um desses compostos, o Selectan, parecia promissor e, nesse ponto, o químico alemão Arthur Binz e seu grupo, de Berlim, verificaram que, ao substituir o arsênico por iodo, criavam um grupo de compostos tão eficaz quanto os que continham arsênico, porém, mais bem tolerados, sendo denominado de Selectan Neutral.
Durante a avaliação do produto em coelhos (e mais tarde em humanos), notaram que a concentração de iodo na urina era alta e que ela se tornava radiopaca, mas as imagens não eram satisfatórias. O desenvolvimento prosseguiu até o Uroselectan, que oferecia imagens satisfatórias com alta tolerabilidade.
1952
Em 1952, os compostos piridínicos foram substituídos pelo primeiro meio de contraste tri-iodado para urografia, o acetrizoato de V. H. Wallingford, diretor de pesquisa e desenvolvimento orgânico da empresa Mallinckrodt.
1954
A introdução do composto mais seguro diatrizoato (Hypaque), em 1954, foi um grande avanço.
1963
Contudo, mais tarde, começou a dividir o mercado com o iotalamato (Conray), introduzido em 1963.
Esses meios de contraste permaneceram por muitas décadas como os meios de contraste de escolha, principalmente em estudos de urografia excretora e pielografia retrógrada. Entretanto, como são meios de contraste de alta osmolalidade (osmolalidade cinco a oito vezes maior do que a do plasma), portanto, apresentam mais risco de efeitos tóxicos e hemodinâmicos, eles começaram a ser progressivamente substituídos por meios de contraste de baixa osmolalidade, os quais vêm sendo cada vez mais utilizados nos dias de hoje.
Meios de contraste
São agentes que permitem diferenciar radiograficamente as estruturas de áreas do corpo humano, cuja composição química inclui elementos de número atômico mais baixo, o que lhes confere uma forma mais opaca ou transparência semelhante, durante o processo de exposição aos raios X, não havendo uma natural e adequada diferenciação entre elas.
Por tais motivos, os meios de contraste, que possuem em sua composição elementos químicos de elevado número atômico, ao se distribuírem nas estruturas das áreas de interesse para análise radiográfica, permitem a útil diferenciação entre elas e seu uso ganha muita relevância no cenário radiológico.
Tipos de meios de contrastes empregados na Radiologia
Atualmente, são os grupos básicos de meios de contraste iodo e sulfato de bário.
Contrastes iodados – aspectos gerais
Existem dois tipos de contrastes iodados:
Os iônicos
Os não iônicos
As estruturas químicas dos dois tipos são diferentes e comportam-se de forma distinta no corpo. A molécula básica para cada um dos tipos de contraste iodado é a molécula de ácido triobenzoico que, complementada com componentes como os substitutos orgânicos, forma o conhecido “anel de benzeno”.
Agora, acompanhe o raciocínio a seguir:
O átomo de hidrogênio do grupamento ácido pode ser substituído por um cátion, como sódio, ou a meglumina. Nesse caso, o contraste é dito iônico.
Se o hidrogênio do grupamento ácido for substituído por uma hidronilamina, o contraste será não iônico.
Se houver apenas um anel benzênico no composto, o contraste é monômero.
Se o composto tiver dois anéis benzênicos na sua constituição molecular, ele será um dímero.
Dependendo das substituições realizadas no grupamento ácido, o contraste poderá ser chamado de iônico ou não iônico, independentemente de ser um composto dímero ou monômero.
Existe uma diferença básica e estrutural de osmolalidade entre os contrastes iônicos e os não iônicos e também entre os contrastes monoméricos e diméricos.
Em relação à viscosidade, quanto maior a molécula que compõe o contraste, maior será a sua viscosidade. Portanto, os contrastes não iônicos dímeros são os mais viscosos. Também sabemos que a viscosidade se modifica com a temperatura: quanto maior a temperatura, menos viscoso será o contraste.
Por essa razão, os contrastes não iônicos devem ser aquecidos até a temperatura corporal antes de sua administração endovenosa.
Critérios para avaliação dos contrastes iodados:
Toxicidade
Capacidade e possibilidade de envenenamento em diversos níveis.
Concentração
Concentração de iodo compatível com a área de estudo do corpo.
Tonicidade
A tonicidade das soluções aquosas que contêm agentes de contraste é uma propriedade associada à sua concentração (quantidade de sal dissolvido em certas quantidades de água) e ao relacionamento entre soluções separadas por membranas semicompatíveis, cuja relação entre as concentrações leva ao surgimento de uma pressão em ambos os lados da membrana, chamada pressão osmótica.
Viscosidade
Está relacionada à fluidez dos líquidos. Quanto mais viscoso é um líquido, mais oleoso ele é. Quanto aos meios de contraste, a viscosidade tem duas características de interesse básico: facilidade de injeção e rapidez na diluição da solução.
Reações adversas
A maioria das reações ao meio de contraste ocorrem rapidamente, mas, ocasionalmente, pode haver uma reação mais tardia. As reações ao meio de contraste podem ser classificadas como:
As reações leves geralmente são autolimitadas e não exigem medicação para o alívio dos sintomas.
Uma reação moderada é aquela que exige tratamento dos sintomas para o conforto do paciente.
Qualquer reação que produza sintomas e que ameace a vida, exigindo tratamento ativo e vigoroso, é classificada como reação grave.
Todas as reações, independentemente de quão pequenas possam parecer, merecem observação cuidadosa. Reações leves, algumas vezes, indicam uma reação mais grave subsequente. Vamos analisar alguns exemplos.
| Principais reações leves | 1. Náuseas e vômitos |
| 2. Urticária | |
| 3. Extravasamento: queimação ou dormência no local da injeção | |
|
Principais reações moderadas (exigem administração de algum tipo de medicação) |
1. Vômito excessivo |
| 2. Urticárias gigantes | |
| 3. Urticárias excessivas | |
| 4. Taquicardia (aceleração dos batimentos cardíacos) | |
| 5. Edema facial (inchaço na face) |
Entre reações leves e moderadas, incluem-se as reações alérgicas da pele. São elas:
Eritema no local da injeção (vermelhidão).
Urticárias com ou sem prurido (coceira).
Formação circunscrita ou generalizada de placas histamínicas (empolado ou empipocado).
Edema palpebral (inchaço nas pálpebras).
Vejamos os principais exemplos das reações agudas:
|
Principais reações agudas (ameaçam a vida e exigem tratamento intensivo imediato) |
1. Hipotensão arterial (pressão muito baixa). |
|
2. Parada cardíaca ou respiratória. |
|
|
3. Perda de consciência. |
|
|
4. Choque profundo. |
|
|
5. Dispneia. |
|
|
6. Simples contratura ou até verdadeiras convulsões tônico-cervicais, podendo ocorrer também choque pirogênico.
|
Principais exemplos de pacientes de alto risco:
|
Reações em pacientes de alto risco |
Se o paciente já demonstrou, historicamente, algum tipo de reação ao meio de contraste iodado, é utilizado o contraste não iônico e de baixa osmolalidade. |
1. História prévia de reações (mesmo pobremente relatadas) aos meios de contrastes usuais, incluindo reações como: broncoespasmo, PA baixa e até necessidade de hospitalização. |
|
2. História regressa de asma brônquica, principalmente em tratamento.
|
||
|
3. Reações agudas de náuseas e vômitos. |
||
|
4. Crianças abaixo de um ano de idade. |
||
|
5. Pacientes com arritmias cardíacas, principalmente quando em uso de medicação antiarrítmica.
|
||
|
6. Pacientes com insuficiência renal. |
||
|
7. Pacientes diabéticos.
|
Contraindicações para o iodo:
Sulfato de bário (BaSO4) – aspectos gerais

O meio de contraste positivo ou radiopaco mais comum usado para visualizar o conduto digestivo alto ou SGI (sistema gastrintestinal alto) é o sulfato de bário.
O sulfato de bário é uma substância pulverizada semelhante ao giz. Essa substância específica, um sal de bário, é relativamente inerte em virtude de sua extrema insolubilidade em água e outras soluções aquosas, tais como ácidos.
Atenção
Todos os outros sais de bário tendem a ser tóxicos ou venenosos para o sistema humano. Portanto, o sulfato de bário usado em serviços de radiologia deve ser quimicamente puro.
Uma mistura de sulfato de bário e água forma uma suspensão coloidal, não é uma solução.
Para ser uma solução, a molécula das substâncias adicionadas à água deve realmente dissolver-se na água. O sulfato de bário nunca se dissolve em água. Entretanto, em uma suspensão coloidal (como sulfato de bário) as partículas suspensas na água tendem a precipitar quando permanecem em repouso por um período.
Existem várias preparações comerciais especiais de sulfato de bário. A maioria contém sulfato de bário dividido em um agente de suspensão especial, de modo que essas preparações tendem a resistir à precipitação e, portanto, permanecem mais tempo em suspensão. Todavia, cada suspensão deve ser bem misturada antes do uso. Várias marcas possuem diferentes odores e sabores.
O sulfato de bário é preparado ou comprado em uma mistura relativamente fina ou espessa.
Quais são os tipos de bário?
A combinação (mistura) de sulfato de bário e água possui uma parte de BaSO4 para uma parte de água. O bário fino tem a consistência de creme, sendo usado para estudar todo o trato gastrintestinal (GI).
A velocidade com que o sulfato de bário atravessa o trato GI depende do meio de suspensão e de aditivos, da temperatura e da consistência do preparo, bem como da condição geral do paciente e do trato GI. Quando a mistura está fria, o sabor “de giz” é muito menos desagradável.
A mistura do bário espesso contém três ou quatro partes de BaSO4 para uma de água e deve ter a consistência de “mingau”. O bário espesso é bem adequado para o uso no esôfago, pois descerá lentamente e tenderá a revestir a mucosa esofágica de forma mais eficaz.
Indicações do uso do bário
Estudo radiológico contrastado do esôfago, estômago, duodeno e cólon, com técnica de duplo contraste ou por preenchimento.
Contraindicações ao uso do sulfato de bário
O sulfato de bário é contraindicado quando houver qualquer hipótese de a mistura atingir a cavidade peritoneal, como em uma víscera perfurada ou cirurgia, logo após o procedimento de imagem, e no caso de suspeita de síndromes oclusivas e perfurativas.
Atenção
O sulfato de bário não pode, sob nenhuma circunstância, ser injetado na corrente sanguínea do paciente, pois ele não é diluído no plasma sanguíneo.
Em qualquer uma dessas condições, deve-se usar um contraste iodado solúvel em água facilmente removível por aspiração antes ou durante a cirurgia. Se houver escape desses tipos de contraste para a cavidade peritoneal o organismo será capaz de reabsorvê-lo de forma muito rápida. O sulfato de bário, por outro lado, não é absorvível.
Uma desvantagem dos contrastes solúveis em água é o gosto amargo. Embora possam ser misturados a algumas bebidas para disfarçar o gosto amargo, geralmente são usados puros ou diluídos em água.
Atenção
O contraste iodado não deve ser usado se o paciente é sensível ao iodo. Deve também ser dito que um pequeno número de pacientes é hipersensível ao sulfato de bário e seus aditivos. Embora essa seja uma ocorrência rara, o paciente deve ser observado quanto a quaisquer sinais de reação alérgica.
Eliminação do sulfato de bário – etapa da defecação
Uma das funções básicas do intestino grosso é a absorção de água, a mistura de sulfato de bário existente no intestino grosso após o procedimento de imagem ou o enema baritado pode se tornar endurecido ou solidificado e, consequentemente, dificultar a evacuação.
Alguns pacientes podem requerer um laxante após o exame para ajudar a remover o bário.
Se os laxantes estiverem contraindicados, deve-se aumentar a ingestão de líquidos ou de mais óleo mineral até que as fezes fiquem livres de todos os traços do sulfato de bário. Deve-se ter um cuidado especial com as mulheres que tendem a fazer mais episódios de prisão de ventre, por seu metabolismo ser mais lento que o do homem, em significativas vezes.
Reações adversas
Digestivas
Constipações, diarreias, dores abdominais do tipo cãibra. Foram relatados casos excepcionais, como apendicite, fecaloma baritado e oclusão intestinal. No caso de perfuração intestinal, o extravasamento de sulfato de bário na cavidade abdominal é a origem de peritonites, granulomas e aderências cuja evolução pode ser fatal. São indispensáveis recursos cirúrgicos dentro de um prazo inferior a seis horas.
Respiratórias
Foram relatados alguns casos de pneumopatias após a inalação acidental ou durante vômitos.
Uso do preparo para exame radiológico
Existem muitas variantes recomendadas para o preparo de pacientes antes da realização de exames radiológicos gastrintestinais.
O seguinte exemplo de preparo é um dos mais recomendados e utilizados no meio médico, sofrendo algumas variações de acordo com cada serviço de radiodiagnóstico:
Exemplo
O exame deve ser, preferencialmente, marcado nas primeiras horas da manhã. O paciente deve abster-se totalmente de comer, beber e fumar a partir das 22 horas da véspera do dia do exame, até a sua conclusão, se for o caso de ser realizado nas primeiras horas da manhã (entre 7h e 9h). O uso de medicamentos laxativos e antigases intestinais é recomendado desde as primeiras horas da véspera do exame. É recomendada também uma dieta líquida e/ou pastosa na véspera do exame, na maioria dos casos.
Precauções gerais para exames contrastados
Faça uma anamnese com o paciente.
Indague ao paciente a respeito de algum antecedente alérgico grave. Ex.: asma alérgica, alergia a picadas de insetos e alergia ao iodo.
Peça que ele assine uma autorização do meio de contraste.
Em caso de antecedentes alérgicos, comunique ao médico radiologista ou ao médico responsável pelo paciente. Jamais faça testes de alergia, lembre-se de que você é tecnólogo em Radiologia, e não médico.
Não se deve injetar outro medicamento misturado ao contraste na mesma seringa, se o médico prescrever outro fármaco, ele deve ser administrado separadamente.
Muitos testes alérgicos foram abolidos, por não serem seguros (reações alérgicas fortes já foram narradas e até mesmo perda de visão definitiva).
Geralmente, é o médico radiologista que faz as perguntas descritas acima e os tecnólogos somente realizam o serviço de imagem, inclusive, deixando a parte de infusão intravenosa para a equipe de enfermagem.

Sulfato de bário
O especialista Raphael de Oliveira Santos fala sobre os tipos de mistura do sulfato de bário:
Verificando o aprendizado
ATENÇÃO!
Para desbloquear o próximo módulo, é necessário que você responda corretamente a uma das seguintes questões:
O conteúdo ainda não acabou.
Clique aqui e retorne para saber como desbloquear.
MÓDULO 2
Identificar as incidências radiológicas com contraste do sistema digestório
Siglas e termos
Observe, a seguir, as principais siglas e termos utilizados nos posicionamentos apresentados neste módulo:
|
SIGLA |
PALAVRA |
SIGNIFICADO |
|
AP |
Anteroposterior |
Quando a incidência do raio central no paciente ocorre de frente para trás |
|
DFF |
Distância foco filme |
A distância entre o foco de raios X e o filme |
|
KV |
Quilovoltagem |
A diferença de potencial criada entre o ânodo e o cátodo que aumenta a frequência dos raios X (penetrabilidade) |
|
mAs |
Miliamperagem por segundo |
A quantidade de radiação produzida (mA) multiplicada pelo tempo de exposição (s) |
|
RC |
Raio central |
Orientado pela colimação. É a parte central onde se concentra o feixe de raios X |
|
EED |
Esôfago-estômago-duodeno |
- |
|
RI |
Receptor da imagem |
Receptor da imagem físico (chassi com filme) ou digital ou digitalizável |
|
BASO4 |
Sulfato de bário |
Meio de contraste utilizado para exames digestórios (no tubo digestório) |
|
EIAS |
Espinha ilíaca anterossuperior |
- |
|
OAD |
Oblíqua anterior direita |
- |
|
PA |
Posteroanterior |
Quando a incidência do raio central no paciente ocorre de trás para frente |
Elaborado por: Henrique Luz Coelho.
Tamanhos dos filmes/receptores de imagem apresentados neste material:
24x30cm
30x40cm
35x35cm
35x43cm
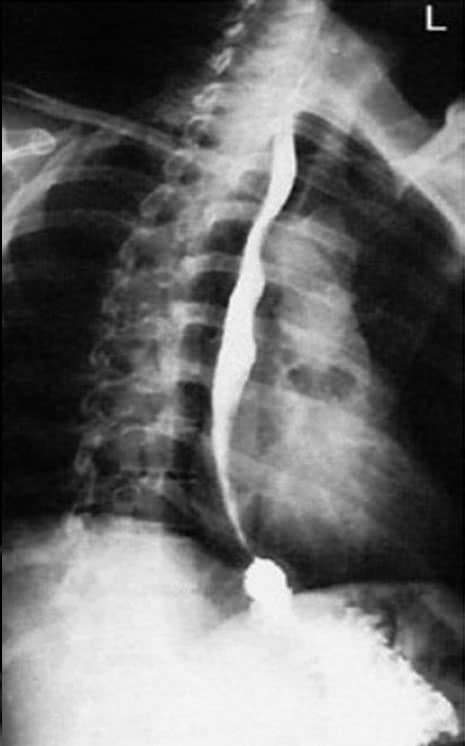
Incidência AP de esôfago (esofagograma) – Trato gastrintestinal alto

Justificativa para realização do exame
Encontrar estreitamentos e corpos estranhos; anomalias anatômicas e neoplasias do esôfago são demonstradas nessa incidência.
Essa incidência pode não ser tão esclarecedora, do ponto de vista diagnóstico, quanto às incidências OAD e lateral, devido à superposição da coluna vertebral torácica e da área cardíaca.
Principais estruturas demonstradas
Toda extensão do esôfago até a entrada do estômago.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 30x40cm no sentido longitudinal.
- Técnica de referência: 4mAs e 100KV, na mesa ou no seriógrafo.
- RC: perpendicular no centro do filme.
- Posição do paciente e da parte ou região do corpo: em decúbito dorsal com um dos braços abduzido, a fim de segurar o copo de sulfato de bário ou em ortostática também segurando o copo. Preferível a posição deitada.
- Respiração: parar a respiração e expor durante a expiração.
Incidência OAD de esôfago (esofagograma) – Trato gastrintestinal alto

Justificativa para realização do exame
Encontrar estreitamentos, corpos estranhos, anomalias anatômicas. Neoplasias do esôfago são demonstradas nessa incidência.
Principais estruturas demonstradas
Toda extensão do esôfago sem a sobreposição da coluna torácica e da área cardíaca.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 30x40cm no sentido longitudinal.
- Técnica de referência: 5mAs e 100KV, na mesa ou no seriógrafo.
- RC: perpendicular no centro do filme ao nível de T6.
- Posição do paciente e da parte ou região do corpo: em decúbito dorsal e depois girar entre 35° e 45°, com a porção anterior direita do corpo apoiada sobre a mesa, com um dos braços abduzido, a fim de segurar o copo de sulfato de bário, ou em ortostática também segurando o copo. Preferível a posição deitada.
- Respiração: parar a respiração e expor durante e expiração.
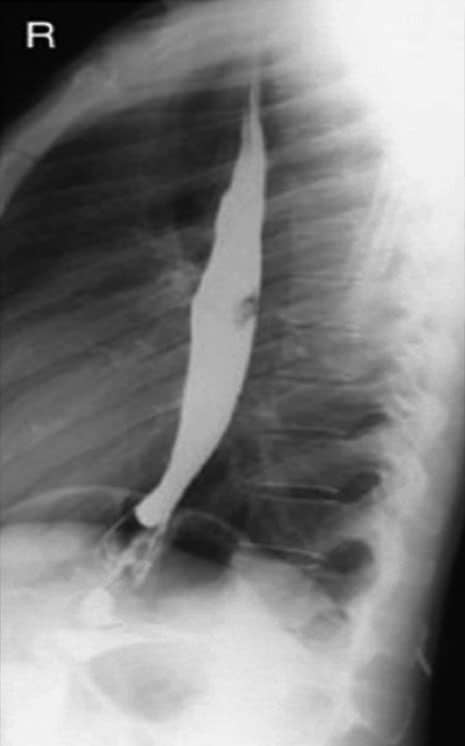
Incidência perfil de esôfago (esofagograma) – Trato gastrintestinal alto

Justificativa para realização do exame
Encontrar estreitamentos e corpos estranhos; anomalias anatômicas e neoplasias do esôfago são demonstradas nessa incidência radiológica.
Principais estruturas demonstradas
Toda extensão do esôfago em perfil, sem a sobreposição da coluna torácica e da área cardíaca.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 30x40cm no sentido longitudinal.
- Técnica de referência: 6mAs e 110KV, na mesa ou no seriógrafo.
- RC: perpendicular no centro do filme ao nível de T6.
- Posição do paciente e da parte ou região do corpo: colocar os braços do paciente para cima, com os cotovelos fletidos e superpostos em decúbito lateral ou em ortostática. Preferível a posição deitada.
- Respiração: parar a respiração e expor durante e expiração.
Incidência OAD – Seriografia esôfago-estômago-duodeno (EED)
Justificativa para realização do exame
Visualizar pólipos e úlceras do piloro, bulbo duodenal e alça duodenal em C.
Principais estruturas demonstradas
O estômago completo e a alça duodenal em C.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 24x30cm ou o 30x40cm no sentido longitudinal.
- Técnica de referência: 5mAs e 125KV, na mesa ou no seriógrafo.
- RC: perpendicular no centro do filme ao nível de L2.
- Posição do paciente e da parte ou região do corpo: rodar o paciente entre 40° e 70° a partir da posição em decúbito dorsal e fletir o joelho esquerdo para estabilizar o corpo.
- Respiração: parar a respiração e expor durante e expiração normal ou lenta.
Incidência PA – Seriografia esôfago-estômago-duodeno (EED)
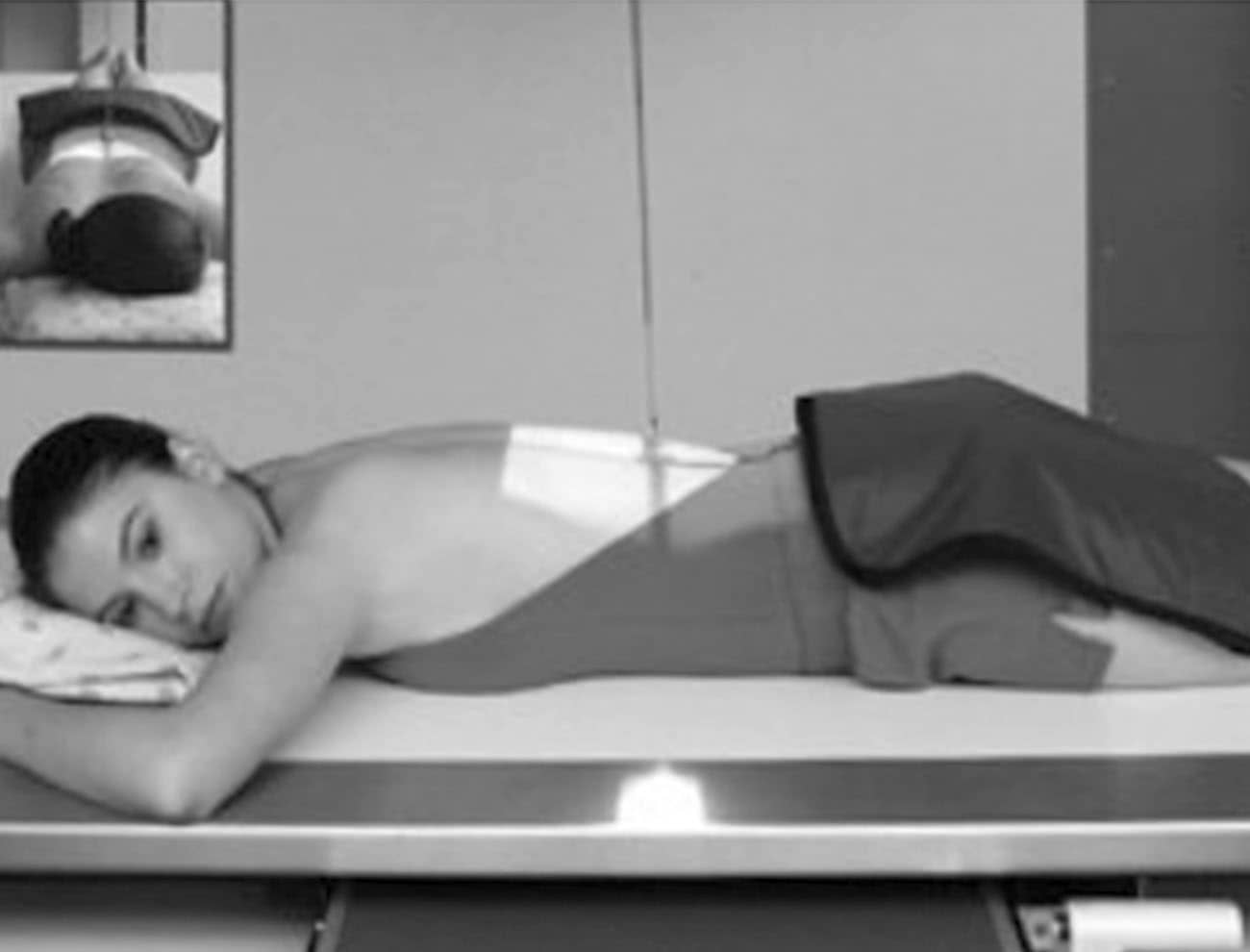
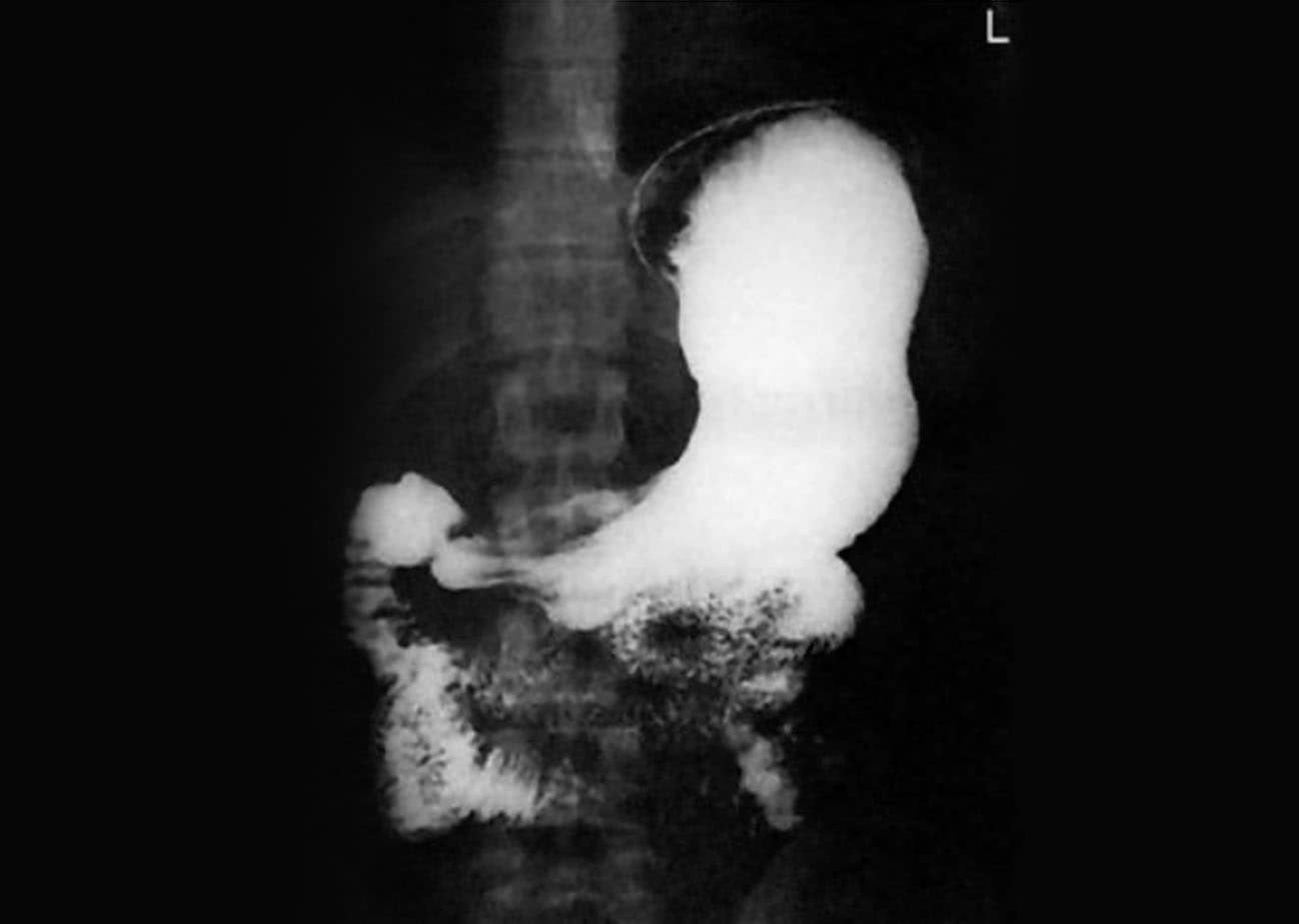
Justificativa para realização do exame
Visualizar pólipos, divertículos, bezoares e sinais de gastrite no corpo e no piloro estomacal.
Principais estruturas demonstradas
O estômago e o duodeno completos.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm ou o 30x40cm no sentido longitudinal.
- Técnica de referência: 4mAs e 125KV, na mesa ou no seriógrafo.
- RC: perpendicular no centro do filme ao nível de L2.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito ventral, com os braços para cima, fornecendo um travesseiro.
- Respiração: parar a respiração e expor durante e expiração.
Essa incidência radiológica pode ser realizada para aproximar o estômago e o duodeno em relação ao filme, mas, também, pode causar muito desconforto ao paciente. Por isso, o tecnólogo deve estar atento ao procedimento e agir com maior brevidade.
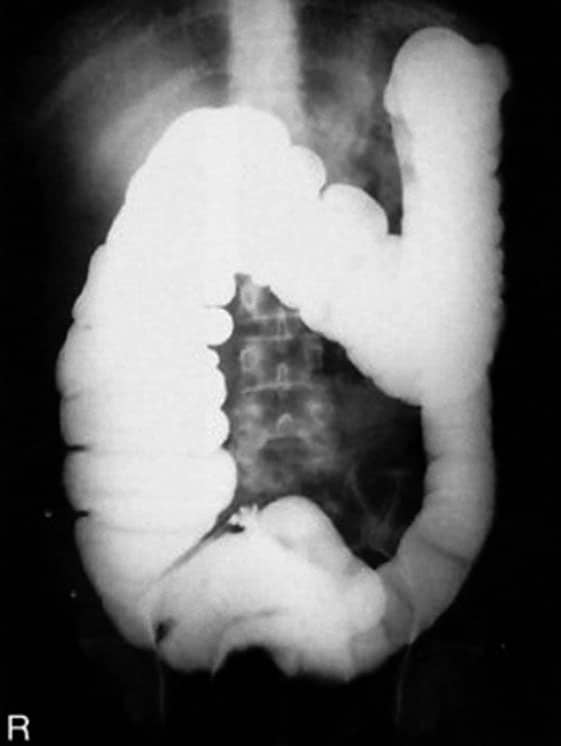
Incidência PA – Trânsito de delgado

Justificativa para realização do exame
Visualizar processos patológicos, neoplasias e obstruções do intestino delgado.
Principais estruturas demonstradas
Todo o intestino delgado é mostrado em cada exposição, com o estômago incluído na primeira radiografia de 15 e/ou 30 minutos.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal ou o 35x35cm em casos excepcionais.
- Técnica de referência: 4mAs e 125KV, na mesa.
- RC: perpendicular no centro do filme e acima das cristas ilíacas em cerca de 5cm.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito ventral, com os braços para cima, fornecendo um travesseiro para o rosto, que deve ficar de lado, bem acomodado.
- Respiração: parar a respiração e expor durante e expiração lenta.
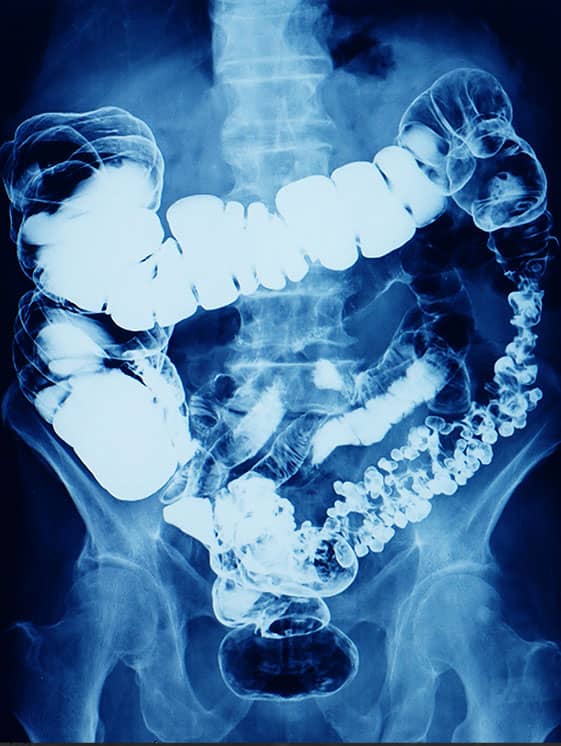
Incidência PA ou AP – Enema baritado
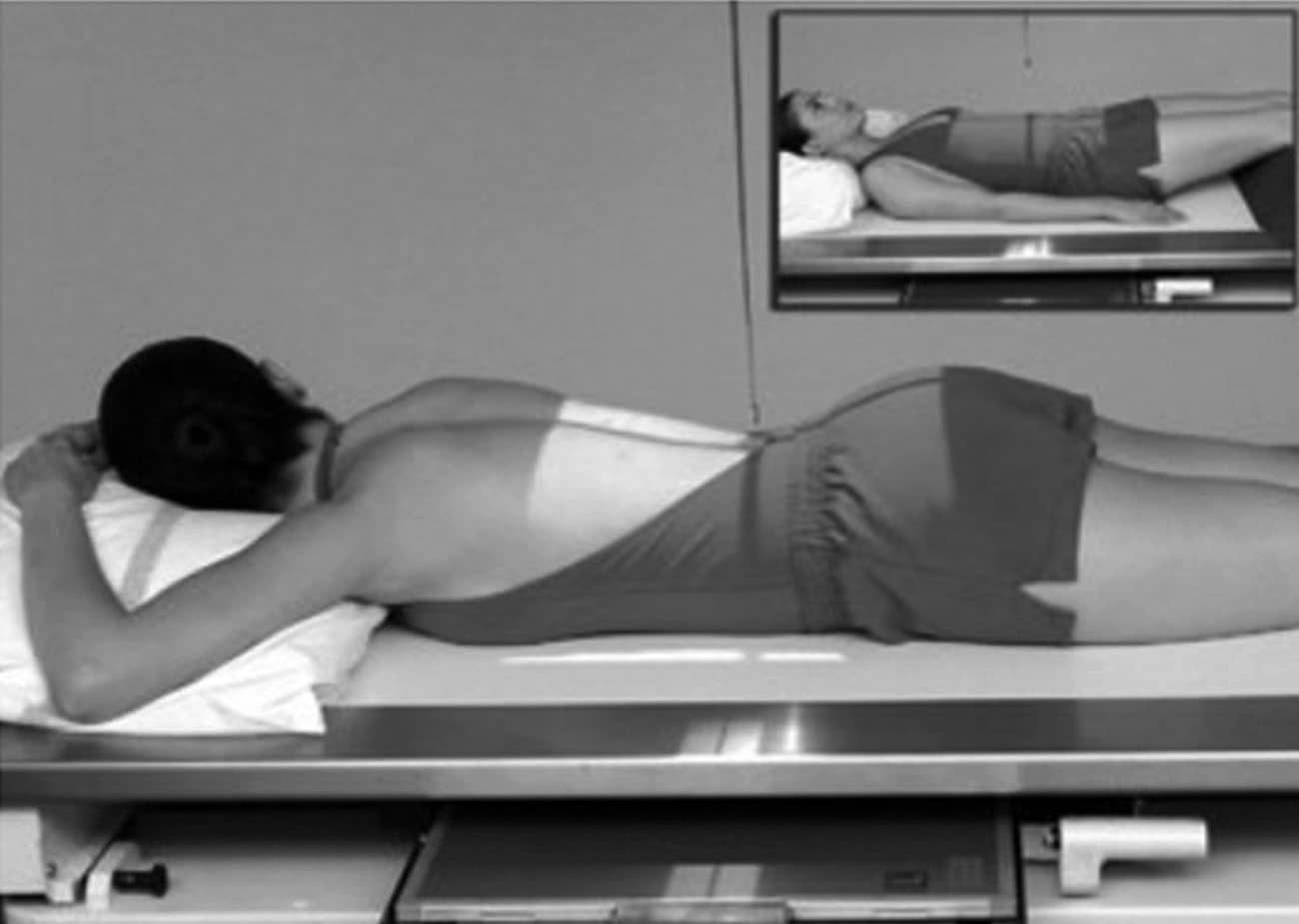
Justificativa para realização do exame
Visualizar obstruções, incluindo íleo paralítico, volvo e intussuscepção.
Principais estruturas demonstradas
Todo o intestino grosso, com algumas exceções na ausência do reto na imagem, que pode ser realizado em um estudo à parte em um filme menor, geralmente o 24x30cm, se houver necessidade e a critério clínico.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal.
- Técnica de referência: 4mAs e 125KV, na mesa.
- RC: perpendicular no centro do filme e ao nível das cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito ventral, com os braços para cima, fornecendo um travesseiro para o rosto, que deve ficar de lado, bem acomodado.
- Respiração: parar a respiração e expor durante e expiração lenta.
Incidência lateral do reto – Enema baritado
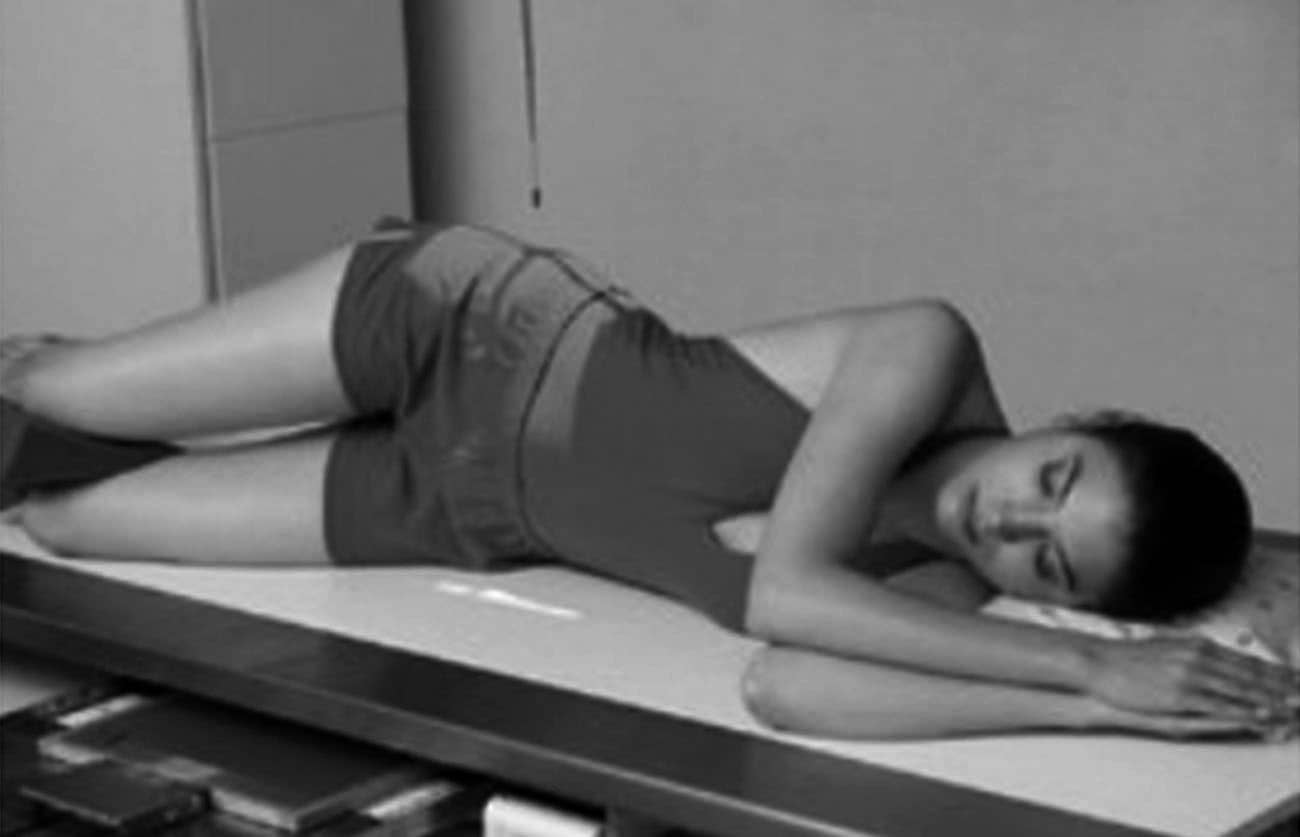
Justificativa para realização do exame
Visualizar pólipos, estenoses e fístulas entre o reto e a bexiga urinária.
Principais estruturas demonstradas
Toda a região retossigmoide contrastada.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 24x30cm no sentido longitudinal.
- Técnica de referência: 64mAs e 125KV, na mesa.
- RC: perpendicular no centro do filme e ao nível da EIAS.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito lateral esquerdo apoiada, com os braços para cima, fornecendo um travesseiro para o rosto, que deve ficar de lado.
- Respiração: parar a respiração e expor durante e expiração lenta ou normal.
Incidência PA ou AP – Pós-evacuação: enema baritado
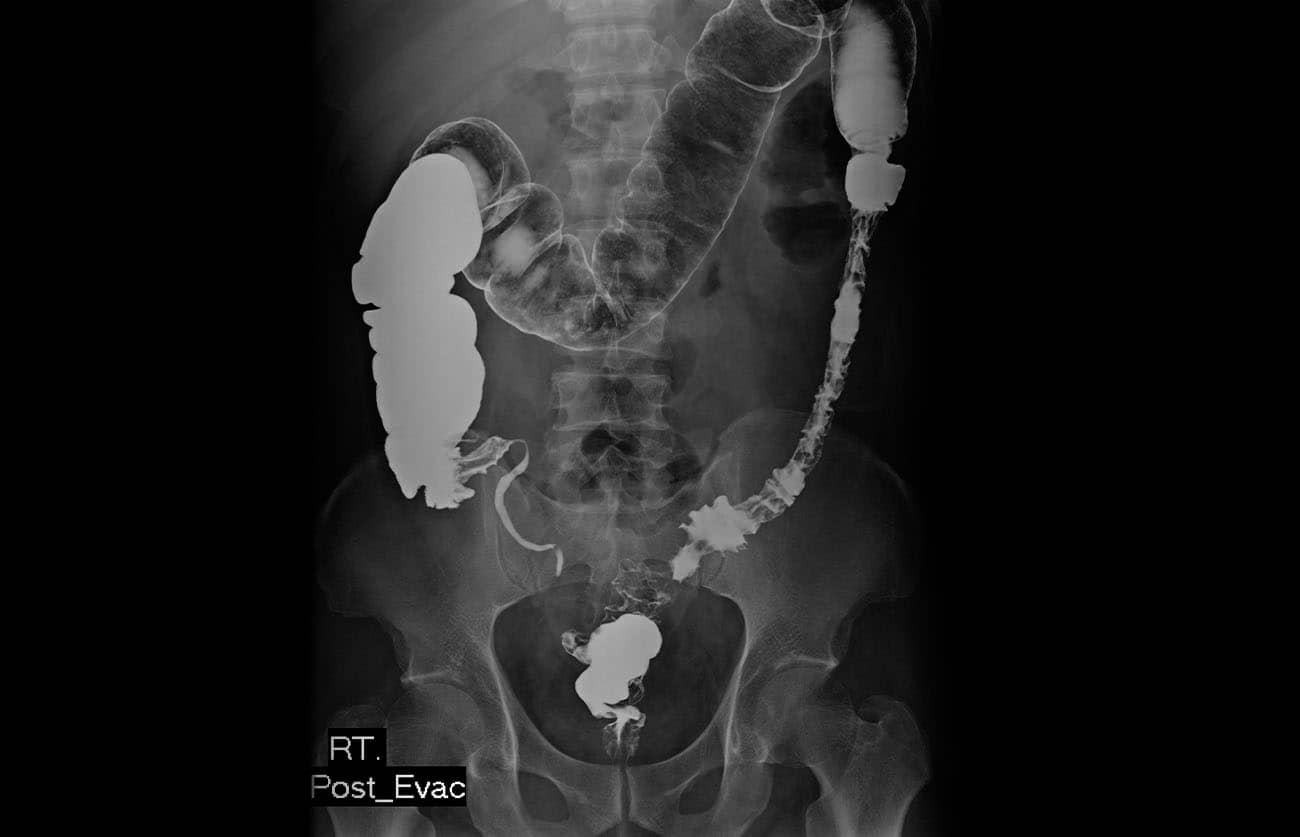
Justificativa para realização do exame
Visualizar os padrões da mucosa do intestino grosso com resíduo de contraste para estudo de pequenos pólipos e defeitos.
Principais estruturas demonstradas
Todo o intestino grosso, com contraste residual.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal.
- Técnica de referência: 4mAs e 100 KV, na mesa.
- RC: perpendicular no centro do filme e ao nível das cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito ventral ou dorsal, com os braços para cima, fornecendo um travesseiro para o rosto, que deve ficar de lado.
- Respiração: parar a respiração e expor durante e expiração.
Atenção
A sala de exames deve promover o mínimo de conforto para o paciente, com um banheiro amplo para realizar a evacuação sem estar distante do aparelho, proporcionando comodidade.

Análise do intestino grosso
O especialista Raphael de Oliveira Santos fala sobre a ação do duplo contraste para análise do intestino grosso:
Verificando o aprendizado
ATENÇÃO!
Para desbloquear o próximo módulo, é necessário que você responda corretamente a uma das seguintes questões:
O conteúdo ainda não acabou.
Clique aqui e retorne para saber como desbloquear.
MÓDULO 3
Identificar as incidências radiológicas com contraste do sistema urinário
Siglas e termos
Observe, a seguir, as principais siglas e termos utilizados nos posicionamentos apresentados neste módulo:
|
SIGLA |
PALAVRA |
SIGNIFICADO |
|
AP |
Anteroposterior |
Quando a incidência do raio central no paciente ocorre de frente para trás |
|
DFF |
Distância foco filme |
A distância entre o foco de raios X e o filme |
|
KV |
Quilovoltagem |
A diferença de potencial criada entre o ânodo e o cátodo que aumenta a frequência dos raios X (penetrabilidade) |
|
mAs |
Miliamperagem por segundo |
A quantidade de radiação produzida (mA) multiplicada pelo tempo de exposição (s) |
|
RC |
Raio central |
Orientado pela colimação. É a parte central onde se concentra o feixe de raios X |
|
PMS |
Plano mediossagital |
- |
|
RI |
Receptor da imagem |
Receptor da imagem físico (chassi com filme) ou digital ou digitalizável |
|
OPE |
Oblíqua posterior esquerda |
- |
|
OPD |
Oblíqua posterior direita |
- |
|
PA |
Póstero-anterior |
Quando a incidência do raio central no paciente ocorre de trás para frente |
Elaborado por: Henrique Luz Coelho.
Tamanhos dos filmes/receptores de imagem apresentados neste material:
24x30cm
30x40cm
35x43cm
Incidência AP – Simples e séries da urografia excretora
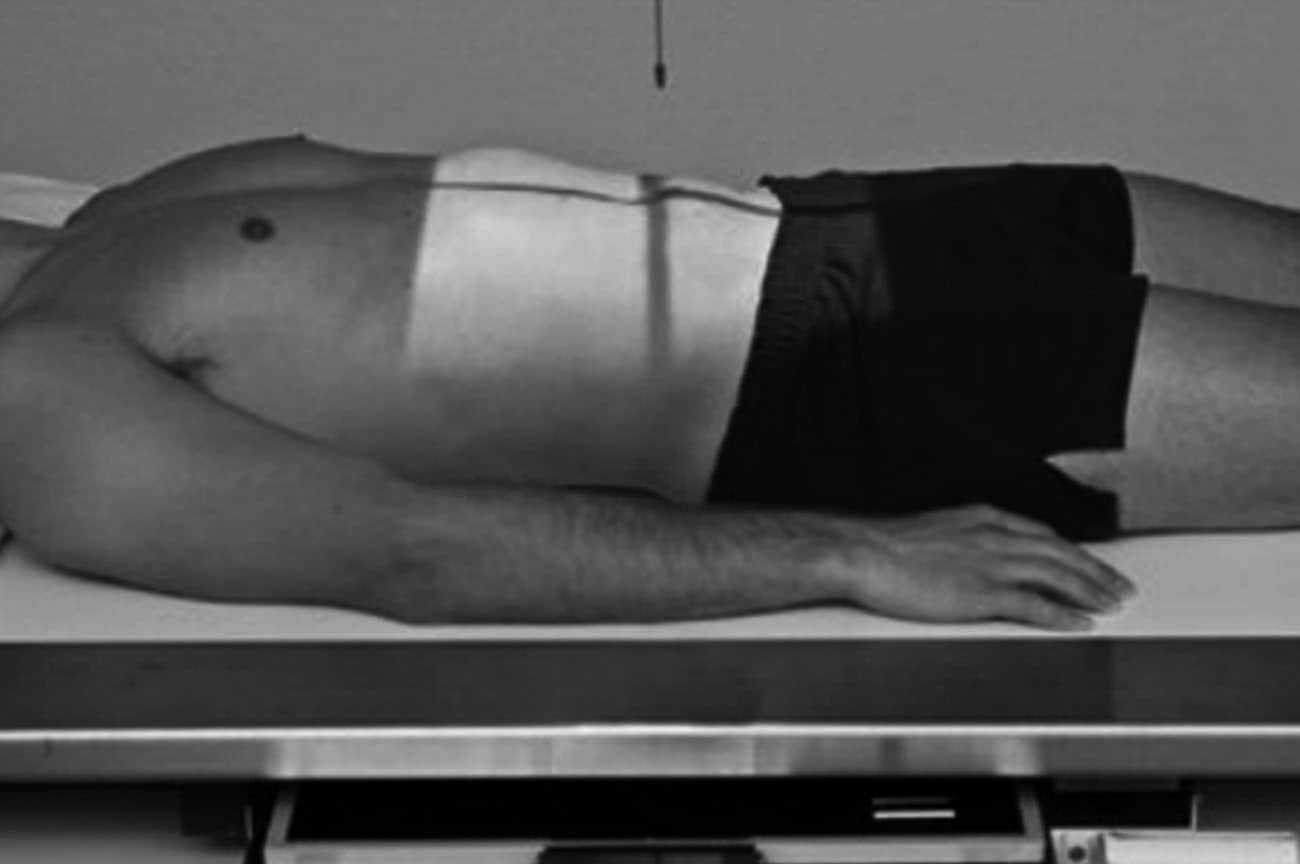
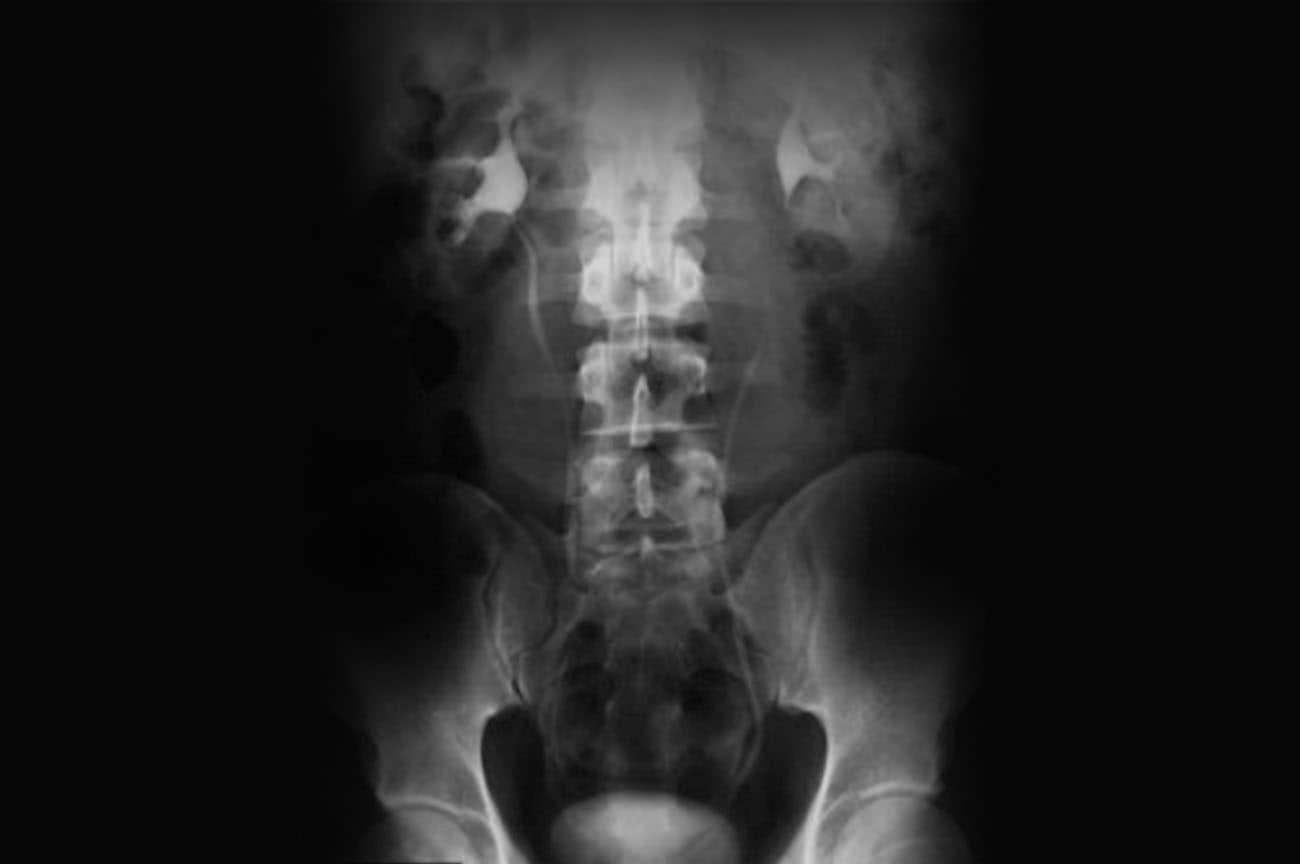
Justificativa para realização do exame
Visualizar calcificações anormais que podem ser compatíveis com cálculos, hidronefroses, tumores ou infecções.
Principais estruturas demonstradas
Todo o sistema urinário, com exceção da uretra.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal.
- Técnica de referência: 15mAs e 75KV, na mesa ou no seriógrafo.
- RC: perpendicular no centro do filme e ao nível das cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito dorsal, com os braços ao lado do corpo, fornecendo um travesseiro e um suporte sob os joelhos para diminuir a tensão lombar.
- Respiração: parar a respiração e expor durante e expiração.
Atenção
Essa incidência radiológica serve para o primeiro exame do abdome, que é utilizado como referência para a série de exames complementares, cronometrados, geralmente, de 10 em 10 minutos, a critério do médico radiologista (condutor do exame). Esse exame também é conhecido como urografia intravenosa.
Nefrograma – Urografia excretora
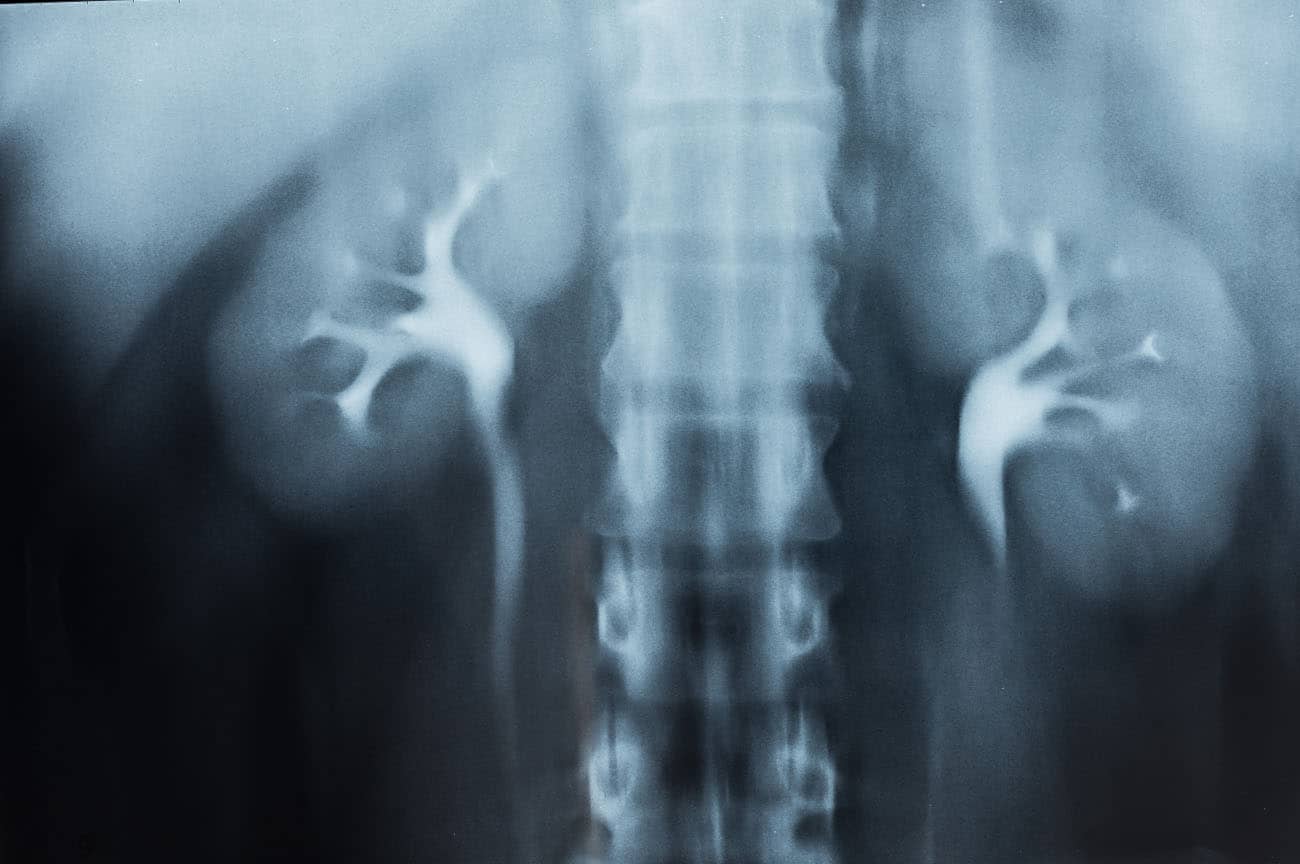
Justificativa para realização do exame
Visualizar condições e traumatismos do parênquima renal, de cistos renais e os contornos renais, no geral.
Principais estruturas demonstradas
Todo parênquima renal, com enchimento parcial do sistema coletor.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 24x30cm no sentido longitudinal.
- Técnica de referência: 20mAs e 70KV, na mesa.
- RC: perpendicular no centro do filme e em um ponto médio entre o processo xifoide e as cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito dorsal, com os braços ao lado do corpo, fornecendo um travesseiro e um suporte sob os joelhos para diminuir a tensão lombar.
- Respiração: parar a respiração e expor durante e expiração.
Atenção
Essa incidência radiológica (nefrograma ou nefrotomograma) é uma única radiografia AP da região dos rins, obtida 1 minuto após o início da injeção. O termo nefrotomograma também pode ser relacionado a várias incidências em projeções anguladas dos rins, como ocorre na tomografia linear.
Incidências OPD e OPE da urografia excretora

Justificativa para realização do exame
Visualizar sinais de infecção, traumatismo e obstrução dos rins ou obstrução do ureter distal (bilateral).
Principais estruturas demonstradas
O rim do lado mais elevado é mais bem demonstrado nas oblíquas, já o ureter do lado mais baixo é projetado longe da coluna, evitando-se sobreposições indesejáveis das duas estruturas. A critério clínico devem-se realizar as duas oblíquas, como método comparativo eficiente.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal.
- Técnica de referência: 2mAs e 75KV, na mesa.
- RC: perpendicular no centro do filme e ao nível das cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito dorsal inicialmente e girar o corpo em um ângulo de 30° para direita ou para esquerda.
- Respiração: parar a respiração e expor durante e expiração.
Atenção
Deve-se evitar a obliquidade excessiva e o desequilíbrio do paciente durante a exposição, com a finalidade de manter a imobilidade essencial para a exposição radiográfica.
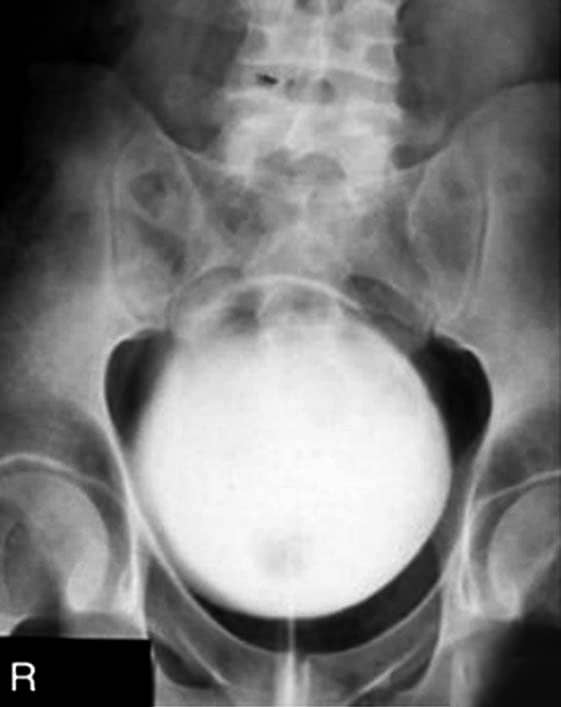
Incidência AP – Urografia excretora – Pós-miccional

Justificativa para realização do exame
Visualizar aumento da próstata e o prolapso da bexiga; na posição de pé (ortostática) mostra a nefroptose (mudança posicional dos rins).
Principais estruturas demonstradas
Todo o sistema urinário, com contraste residual.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal.
- Técnica de referência: 22mAs e 75KV, na mesa (desejável fazer um PA) ou em ortostática.
- RC: perpendicular no centro do filme e ao nível das cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito dorsal, com os braços ao lado do corpo, fornecendo um travesseiro e um suporte sob os joelhos para diminuir a tensão lombar.
- Respiração: parar a respiração e expor durante e expiração lenta.
Atenção
Essa incidência radiológica é feita de pé, com alternativas em decúbitos, principalmente o ventral com a incidência em PA. O paciente tem que estar próximo a um banheiro, de preferência dentro da sala de exames, para urinar, a comando do médico condutor do procedimento para a efetividade do exame de imagem.
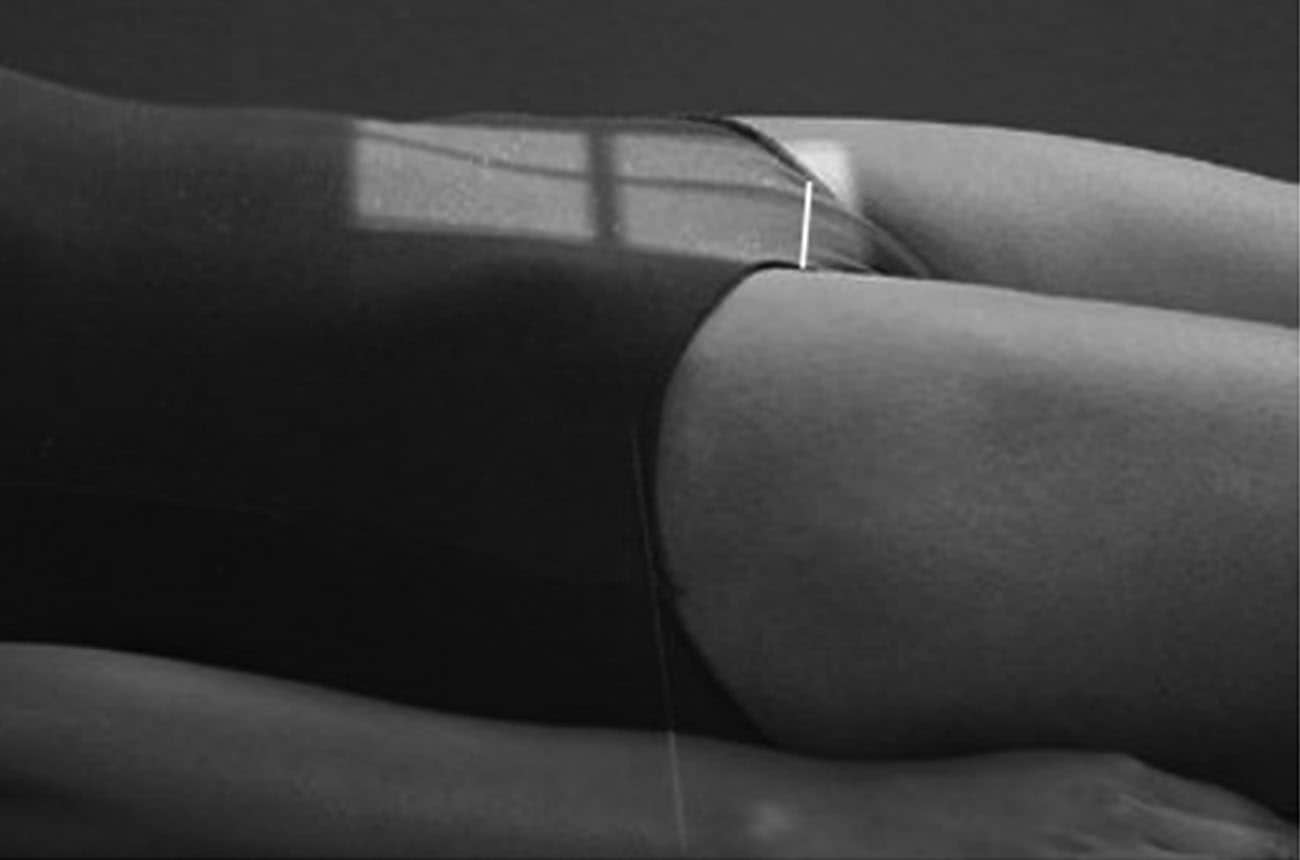
Incidência AP – Urografia retrógrada
Justificativa para realização do exame
Visualizar os cálculos residuais, algumas obstruções urinárias (não os cálculos), analisar os cálices renais e a pelve renal.
Principais estruturas demonstradas
Todo o sistema urinário, com exceção da uretra.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 35x43cm no sentido longitudinal.
- Técnica de referência: 15mAs e 75KV, na mesa.
- RC: perpendicular no centro do filme e ao nível das cristas ilíacas.
- Posição do paciente e da parte ou região do corpo: paciente em posição de litotomia modificada, com os joelhos fletidos sobre suportes, como ocorre nos exames ginecológicos de rotina.
- Respiração: a critério do radiologista ou urologista (principalmente).
Atenção
Essa incidência radiológica é também um procedimento considerado cirúrgico, realizado pelo urologista em condições assépticas, com o acompanhamento do radiologista ou não. Pode ser realizada em centros cirúrgicos de hospitais e clínicas especializadas.
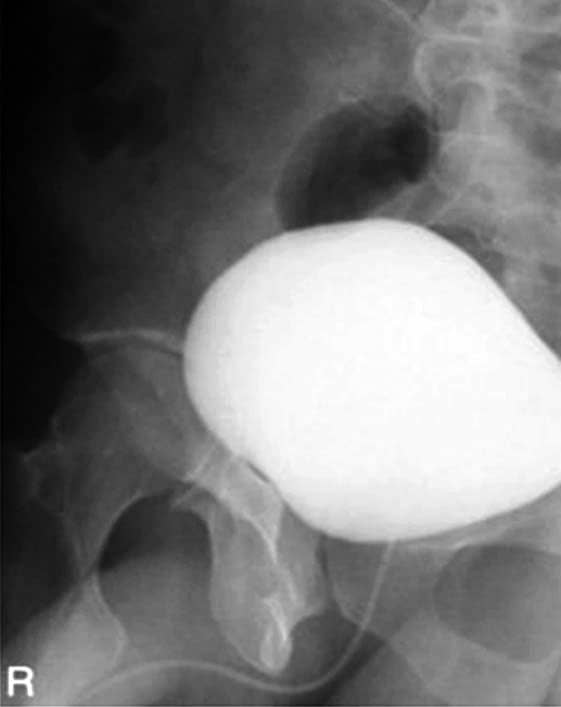
Incidências para a bexiga – Cistografia (AP, OPE, OPD e lateral)


Justificativa para realização do exame
Visualizar sinais de cistite, refluxo vesicoureteral e cálculos vesicais.
Principais estruturas demonstradas
No AP – Toda a bexiga sem superposição dos púbis e da sínfise púbica. Nas oblíquas posteriores – A bexiga não deve estar superposta. Na lateral (opcional) – Os quadris e fêmures estarão superpostos.
Fatores técnicos e posicionamento
- DFF: 1m.
- Tamanho do filme/receptor de imagem e sentido: 24x30cm no sentido longitudinal.
- Técnica de referência: 15mAs e 75KV, na mesa para o AP. 20mAs e 75KV para as oblíquas e 48mAs e 90KV para a lateral.
- RC: perpendicular no centro do filme e superior em 5cm à sínfise púbica.
- Posição do paciente e da parte ou região do corpo: paciente em decúbito dorsal, com os braços ao lado do corpo, para o AP; com rotação de 45° a 60° para as oblíquas; e em lateral verdadeira para a posição lateral (opcional).
- Respiração: parar a respiração e expor durante e expiração lenta.
Atenção
Essas incidências radiológicas servem para investigar a bexiga, sendo a técnica lateral usada poucas vezes e servindo de opção para uma investigação mais detalhada ou que gere dúvidas sobre o diagnóstico proveniente das imagens anteriores e principais.
Outros exames mais específicos são realizados para estudar o sistema urinário com contraste iodado, tais como: a urografia com compressão ureteral e a uretrocistografia, tanto em pacientes homens quanto em mulheres. A uretrocistografia ainda é muito utilizada em crianças com recorrência em processos inflamatórios relacionados ao trato urinário e gênito-urinário.

Sistema urinário
Neste vídeo, o especialista Raphael de Oliveira Santos fala sobre a cronologia das etapas da urografia excretora:
Verificando o aprendizado
ATENÇÃO!
Para desbloquear o próximo módulo, é necessário que você responda corretamente a uma das seguintes questões:
O conteúdo ainda não acabou.
Clique aqui e retorne para saber como desbloquear.
Conclusão
Considerações Finais
Você estudou as principais incidências radiológicas contrastadas do sistema digestório e do sistema urinário, sistemas essenciais para o nosso organismo. Além disso, você entendeu os aspectos históricos de quando surgiu o meio de contraste artificial na Radiologia, sua evolução estrutural e o uso nos dias de hoje.
As técnicas encontradas aqui são utilizadas no cotidiano de todo o mundo quando o assunto é incidência radiológica com contraste dos sistemas urinário e digestório. Na Radiologia médica, esses conhecimentos serão de grande valia para adquirir noções gerais das práticas nas salas de exames radiológicos que utilizam a técnica com contraste.
Como o critério médico pode variar bastante, não terminam aqui todas as possibilidades e incidências radiológicas existentes que são realizadas, mas a base de estudos deste material auxilia nas práticas dos exames radiológicos contrastados dos sistemas urinário e digestório.

PODCAST
Agora, o especialista Raphael de Oliveira Santos encerra o tema fazendo um apanhado geral acerca dos conhecimentos abordados até aqui.
CONQUISTAS
Você atingiu os seguintes objetivos:
Descreveu os aspectos gerais do uso dos meios de contraste nos exames radiológicos
Identificou as incidências radiológicas com contraste do sistema digestório
Identificou as incidências radiológicas com contraste do sistema urinário